Nörolojik Muayene
Başlarken
Sinir sistemi muayenesi ile olası bir lezyonun lokalizasyonu ve varsa lezyonun oluşturduğu nörolojik disfonksiyonun miktarı saptanmaya çalışılır.
Sinir sistemi periferik sinirden serebral korteks düzeyine kadar biribirine eklemlenmiş ve organizmanın gelişmişlik düzeyi artıkça yukarı segmentlerde daha kompleks işleyişlerin görüldüğü bir fonksiyonel yapılanma gösterir. Organizmadan mental veya psişik bir yanıt beklemeksizin elde edebileceğimiz en basit yanıt spinal düzeyde işleyen reflekslerdir. Bunların en bilineni bir tendon üzerine vurulduğunda o kasta oluşan kasılma yani derin tendon refleksidir. Duyu sisteminin veya yüksek kortikal fonksiyonların (algı, soyut algı, muhakeme, lisan fonksiyonları gibi) muayenesi daha üst düzey yapılanmaları gerektirmektedir. Santral sinir sisteminin hangi yapısının ne tür fonksiyonları üstlendiğinin biliniyor olması nörolojik muayenenin olmazsa olmaz kuralıdır. Fonksiyonlardaki normal özelliklerin neler olduğunun bilinmesi de ayrıca gereklidir.
Standart bir nörolojik muayene öykü alma, bilinç ve yüksek kortikal fonksiyonların muayenesi, kraniyel sinirler, motor sistem, duysal sistem, refleksler, serebeller muayene ve sinir germe testlerinden oluşur. Nörolojik muayene tam olarak yapıldığında oldukça uzun zaman alan hem hasta hemde hekim için sabır gerektiren bir muayenedir. Elbette tıbbın diğer dallarındakilere hiç benzemeyen bir yöntemi vardır. Nörolojik muayeneye çoğu kez kısa bir sistemik muayene de eklenmelidir. Sinir sistemi vücudun diğer sistemlerinden bağımsız çalışan yapı değildir. Örneğin solunum sistemi veya kardiyovasküler sistemdeki etkilenmeler santral sinir sisteminde de bazı hastalıklara neden olabilir, bazen tersi bir şekilde sinir sistemindeki bazı hastalıklar, kardiyovasküler, solunum ve diğer bazı sistemlerde bozukluklara yol açabilir. Bu yüzden gerek öykü alma basamağında gerekse de nörolojik muayenin içeriğinde en azından kan basıncı, kalp atım sayısı ve ritmi, solunum frekansı ve yüzeysel bir solunum sistemi muayenesi de eklenmiş olmalıdır. Bilindiği gibi genel bir dahili muayenin ilk basamağı inspeksiyondur. Bir periferik sinirin tam disfonksiyonu varsa cilt renginde, ısısında, kas kitlesinde değişiklikler olur. Bu nedenle ekstremitelerin dikkatli bir inspeksiyonu mutlaka yapılmalıdır.
Hekim nörolojik öykü almaya yeterli zamanı mutlaka ayırmalıdır. Hasta mutlaka çok iyi dinlenmeli ancak, hastayı dinliyorum diye hastanın bizi istediği konulara çekmesine, konuşmayı gereksiz uzatmasına da izin vermemeliyiz. Bunu gerektiği yerlerde uygun yönlendirmeler ve sorularla sağlamalıyız.
Yalnızca iyi bir öykü alınmış olması tanıya büyük ölçüde yaklaştırabilir. Örneğin, genç bir hastada, ani başlamış çok şiddetli bir başağrısı, bulantı, kusma ardından bilinç kaybı öyküsü almışsak, kafa içinde ani bir hacim veya basınç artışı ile karşı karşıya olduğumuzu anlayabiliriz. Saniyeler içinde gerçekleşen böylesi bir kafa içi basınç artışına yalnızca bir kanama neden olabilir. Kafa içi kanamaların en sık nedeni intraserebral kanamalardır. Bu tür kanamalar daha çok hipertansif hastalarda ve bazende antikoagulan tedavi alan hastalarda görüldüğünden özgeçmişinde bize bu tür bir öykü vermeyen hastada düşüneceğimiz ilk olasılık sıklıklıkla intrakraniyel damarlarda spontan balonlaşma (anevrizma) ve buna bağlı damar duvarında zayıflık ve ardından bu arterin yırtılması sonucu ortaya çıkan subaraknoidal kanamadır (SAK olarak kısaltılır). Nörolojik muayene ile bu hastada meninks irritasyon bulgularını (ense sertliği gibi) da saptamışsak tanı çok büyük olasılıkla SAK’dır. Başka bir hastayı örnek verecek olursak, yüzünün bir yarısında dişlerine ve çenesine doğru çok şiddetli, saniyeler süren, gelip geçen, diş fırçalama, öpüşme, çiğneme gibi hareketlerle tetiklenen ağrı yakınması olan, genç bir hastada aklımıza gelen ilk tanı trigeminal nevralji olacaktır. Böyle bir hastada öyküde üzerinde en çok durmamız gereken konu ağrının ne kadar sürdüğü ve tetiklenebilirliği olmalıdır. Dakikalar veya saatler süren bir ağrı trigeminal nevralji olamaz. Eğer hasta böyle bir tanımlama getiriyorsa, atipik fasiyal nevralji daha fazla olasıdır. Hastada trigeminal nevralji tanısından eminsek, bu hastalığın en çok birlikte bulunduğu “multiple skleroz” gibi hastalıkların varlığını sorgulamalıyız.
Nörolojik öykü almayı bir sistematik içinde yapmamızın büyük yararı vardır. Bu sorgulama yöntemi şu ana başlıklarla sürdürülmelidir:
a)Yakınma: şu anki yakınmaları kısaca alınmalı, önceden bulunan yakınmaları öykü bölümünde ayrıca sorgulanmalıdır
b)Öykü: Bu yakınmaların ne zaman, nasıl, ne kadar sürede geliştiği ve zaman içindeki değişiminin nasıl olduğu öğrenilmeli, bu yakınmalara neden olabilecek olaylar sorgulanmalıdır. Yakınmaları azaltan ya da artıran çevresel veya internal faktörlerin neler olduğu öğrenilmelidir.
c)Özgeçmiş: Hastanın yaşı, cinsiyeti, öğrenim durumu, mesleği, medeni durumu, kadınsa geçirdiği hamilelik,doğum ve düşükler ve menstrüel düzeni öğrenilmelidir.
Hastanın mevcut yakınmaları dışındaki, prenatal dönemden itibaren geçirdiği hastalıklar ayrıntılı olarak öğrenilmelidir. Şu andaki yakınmalarına temel oluşturabilecek hastalık ve olaylar hasta anlatmamış bile olsa sorgulanmalıdır. Örneğin epileptik bir nöbet yakınması ile başvuran hastada, çocukluk yıllarında geçirilmiş santral sinir sistemi enfeksiyonları, halk arasında havale olarak adlandırılan febril konvulsiyon, kafa travması özellikle sorgulanmalıdır. Özgeçmiş sorgulanmasında, bazı hastalıklar için özel bazı risk faktörlerinin de öğrenilmesi önemlidir. Örneğin serebrovasküler hastalıklar denen beyin damar sisteminde aterosklerotik süreç sonunda gelişen kanama veya tıkanma ile sonuçlanan durumda, hipertansiyon, diabet, hiperlipidemi, alkol, sigara, madde kullanımı, kardiyak ritm bozuklukları, atriyal fibrilasyon gibi hastalıkların varlığı ayrıca sorgulanmalıdır.
d)Alışkanlıklar, madde ve ilaç kullanımı: En yaygın bağımlılığı bulunan maddeler sigara ve alkoldür. Hastada bu maddeleri kullanım söz konusu ise ayrıntılı öğrenilmelidir. Alkol için hastanın ne kadar süredir, ne sıklıkta, ne tür alkollü içecek, ne kadar miktarda, alkolün gün içi alınım saatleri öğrenilmelidir. Bilindiği gibi alkolün yüksek miktarda ve sık kullanımı beyin kanaması, alkole veya yoksunluğuna bağlı ansefalopatiler (Wernicke ansefalopatisi, Korsakoff sendromu, delirium tremens gibi) ve periferik sinir sisteminde (periferik nöropati), kaslarda hastalıklara (toksik miyopati) neden olabilmektedir. Sigara kullanımı serebrovasküler hastalıklar açısından risk faktörü olması nedeni ile sorgulanmalıdır. Sigara kullanımı, yoğunluğu sorgulanmalı ve standart bir şekilde tanımlanmalıdır. Sigara yılı bu tanımlama için uygun bir ölçeklemedir. Buna göre hastanın günde içtiği paket sayısı, hastanın sigara içtiği yıl ile çarpılarak sigara yılı tanımlanır. Örneğin günde 2 paket ve 15 yıldan beri içen birinin sigara yılı 30 paket yılı olacaktır.
Sigara ve alkol dışında uyuşturucu, uyarıcı madde kullanımları ve düzenli kullanılan ilaç öyküsü (oral kontraseptif, antiagregan veya antikoagulan ilaçlar gibi) de alınmalıdır.
e)Soygeçmiş: Hipertansiyon, kardiyak hastalıklar ve genetik geçişli hastalık öyküsü alınmalıdır.
Nörolojik muayeneye bilinç, kraniyel sinir, motor sistem, duysal sistem, refleksler,serebeller sistem ve sinir germe testlerini kapsamalıdır. Aşağıda bu yöntemleri göreceğiz.
Bilinç, uyanık olma ve uyanık bir kişinin kendinden ve çevresinden haberdar olma hali olarak tanımlanır. Yani bilincin ilk kuralı uyanık olma hali ve uyanık bir kişinin kendine, yere, zamana ve çevresine olan orientasyonunun tam olmasıdır.
Uyanıklığın Değerlendirilmesi
Bilinç muayenesi yapılırken ilk bakılan uyanıklıktır. Uyanıklığın bozulduğu durumlar bozukluğun derecesine göre şu şekilde sıralanabilir:
Letarji: Somnolans’ta denmektedir.Uyanıklığın bozulduğu en hafif durumdur. Hastada çevresel bir uyaran olamadan sürekli olarak uykuya eğilim söz konusudur. Hasta uykuya eğilimli ancak uyandırılabilmekte , uyandırıldıklarında çevresiyle normal bir iletişim kurabilmektedir. Hastalar çeversel uyaran yoksa yeniden uykuya dönerler.
Stupor: Uyanıklığın letrajiden daha derin etkilendiği durumdur. Hasta zorlu olarak uyandırılırsa, çevresiyle sınırlı ilişki kurabilir ve hemen uykuya geri dönme eğilimindedir. Refleksler ve sfinkter kontrolleri bozulmamıştır. Stupor semikoma olarak ta isimlendirilir.
Koma: Bilincin ve uyanıklığın ileri derece bozukluğunu ifade eder. Hasta sözel veya mekanik uyarılarla uyandırılamaz. Hasta ağrılı mekanik uyarılara homurtu gibi sözel veya korunmaya yönelik ekstremite cevapları verebilir. Çok derin komada ağrılı uyarılara hiçbir sözel ve motor yanıt verilmez. Böyle bir hastada, spontan solunum kaybı, pupillerde ışık refleksi, göz kırpma refleksi, vestibülookuler refleksler gibi beyin sapı reflekslerinde de kayıp varsa bu durum “beyin ölümü” olarak isimlendirilir. Bu hastalar, eğer sistemik bir hastalık yoksa ve kardiyovasküler sistem yeterli ise organ nakli için donör adayıdırlar.
Uyanıklığı bozulmuş hastada hastanın uyanıklığını muayene etmek için ağrılı mekanik uyarı verme zorunluluğu olabilir. Supraorbital çukura, glabeller çukura veya sternum üzerine bastırılarak bu tür uyarılar verilir.
Komalı bir hasta değerlendirmesi, öykü, özgeçmiş, genel tıbbi muayene (inspeksiyon, solunum ritmi, derinliği, kardiyak ritm ve arteriyel tansiyon) ile başlamalıdır. Daha sonra komanın nedeni ve derinliğini belirlemek için sözel ve ağrılı mekanik uyarılara olan sözel ve motor yanıtları değerlendirilir. Bu değerlendirme için yaygın olarak “Glasgow koma skalası” kullanılır. Bu skala esas olarak kafa travmasına bağlı bilinç bozukluğunu değerlendirmek için geliştirilmiş fakat başka nedenli bilinç bozukluklarının ölçeklendirmesi için yaygın olarak kullanılmaktadır. Bu skala 15 puan üzerinden bilinci değerlendirir, 7 puan ve altı koma olarak kabul edilir. Bu skalada göz hareketleri (E), sözel (verbal), motor (M) olmak üzere 3 ana fonksiyon değerlendirilir ve EMV olarak kısaltılır. Göz hareketleri 4, motor yanıt 6, sözel yanıt 5 puan üzerinden değerlendirilir.

Önemli uyarı: Uyanıklığı bozulmamış bir hastada Glasgow koma skalası kullanımı anlamsızdır. Çünkü hasta tama yakın puan alabilmesine karşın bilinç bozukluğu bulunabilir. Bu yüzden bu skalayı yalnızca uyanıklığı bozulmuş komalı olgularda kullanmak uygundur.
Uyanıklığı Bozulmamış Hastada Bilinç Muayenesi
Bilincin ilk kuralı uyanıklık halidir. Uyanık olan bir hastada kendine, çevresine, yere ve zamana olan orientasyonun tam olması beklenir.
Uyanıklığın bozulmadığı bilinç bozuklukları, konfüzyon ve deliryumdur.
Konfüzyon: Hasta uyanıktır fakat, çevresine, yere, zamana olan uyumu bozuktur. Hasta ile konuşulduğunda kendini, çevresini tanımasında bozukluklar olduğu görülür. Sorulanlara uygun olmayan yanıtlar verir. Konfüzyonel duruma dezorientasyon da denmektedir.
Deliryum: Konfüzyonda olduğu gibi hastanın uyanıklığı bozulmaksızın kendini, yeri, zamanı ve çevresini tanıma, tanımlama ve uyum bozuklukları vardır. Konfüzyondan farkı hastanın emosyonel irritabilite, ajitasyon göstermesi, iilüzyon ve hallüsinasyonlar göstermesidir. Hem konfüzyonel durum hem de deliryum geçici nitelikte olabilmektedir.
Bu tür bilinç bozukluğunun değerlendirmesi için hastaya sorulan sorular şöyle olabilir:
-
Adınız nedir? Kaç yaşındasınız? Ne iş yaparsınız?
-
Şu anda nerde bulunuyorsunuz? Niçin buradasınız?
-
Ben kimim? Ne iş yapıyor olabilirim?
-
Bugünün tarihini söylermisiniz?
-
Nerde oturuyorsunuz? Adresini söylermisiniz?
Yukarıdaki sorular ile hastanın kendisini, çevresinde bulunan kişileri, çevresini, o anda nerde olduğunu, zamanı doğru olarak tanımlaması beklenir. Bu sorgulama sırasında hastanın geçmişi ile ilgili sorular sorularak uzak ve yakın belleği de değerlendirilir.
Yüksek kortikal fonksiyonlar
Yüksek kortikal fonksiyon dendiğinde insana özgü kompleks öğrenme, düşünebilme ve sorun çözümleme gibi bir grup mental fonksiyonlar akla gelir. Bunlar:
1)Bellek
2)Lisan, okuma, yazma
3)Beceri (praksi)
4)Hesaplama (kalkülasyon)
5)Çizme
6) Farkındalık (Gnozi)’ dir.
Genel bir nörolojik muayene sırasında elbette bu fonksiyonlar çok ayrıntılı olarak değerlendirilemez. Ancak yine de bu fonksiyonlar kabaca muayene edilmelidir. Bu değerlendirme sırasında hasta dikkat, emosyonel durum ve düşünce içeriğinde sapmalar veya psikotik bir süreç yönünden de değerlendirilmelidir.
Bellek veya hafıza insanın olay ve kavramları gelecekte kullanmak üzere saklama ve gerektiğinde bunları bilinç düzeyine çıkarabilme yeteneğidir. Belleğin bozulduğu duruma amnezi denir. Bellek uzak, yakın ve çok yakın bellek olarak üç katmana ayrılarak incelenebilir. Kognitif muayene sırasında bunlar ayrı ayrı değerlendirilmelidir, çünkü özellikle bellek mekanizmalarının etkilendiği nörolojik hastalıklarda (Alzheimer hastalığı gibi) belleğin özellikle uzak ve yakın katmanları görece olarak salim kalırken çok yakın bellekte bozulma ortaya çıkmaktadır.
Uzak belleğin kabaca muayenesi sırasında hastaya uzak geçmişinden sorular yöneltilir. Bunlar askerliğini nerede ne zaman yaptığı, ne zaman evlendiği, okula hangi yılda başladığı, okulunu adı türünden olabilir. Yakın bellek bulunulan andan saatler gerisine uzanan zaman dilimini kapsar. Bu nedenle hastaya bu zaman dilimi içinde yaptığı işler, son yediği yemek türünden sorular yöneltilir. Çok yakın bellek bulunulan zamanda dakikalar içindeki zaman dilimini kapsar. Çok yakın bellek öğrenme ile yakından ilişkilidir, bu nedenle Alzheimer hastalığı gibi demansiyel hastalıklarda yeni bilgileri öğrenebilme belirgin bozulmuştur. Çok yakın belleğin muayenesi için hastaya belli sayıda, genellikle 3 kelime veya sayı söylenerek (elma, masa, cetvel gibi) o anda tekrarlaması istenir. Hastaya ilk tekrarlama sonrasında bunları bir kez daha soracağımız, bu nedenle aklında tutması istenir. Tekrarlama bittikten sonra başka konulara geçildiğinde birkaç dakika sonra az önce tekrarladığı kelimleri yeniden söylemesi istenir. Bu şekilde yakın bellek muayenesi sırasında hem anlık hemde birkaç dakika içindeki çok yakın bellek test edilmiş olur.
Bellek bozukluğu, biliç bozuklukları (letraji, konfüzyon, deliryum), demansiyel sendromlarda (edinsel ve dejeneratif) , Wernicke Korsakoff sendromunda görülür. Dıştan gelen uyarıyı veya dış çevreyi algılamayı, belli bir düşünce akışını devam ettirebilme olarak tanımlanabilir. Uyanıklık hali, kişinin mizacı, o andaki duygu durumu ve düşünce içeriği ve akışının sağlıklı olması gibi dikkati etkiliyebilen faktörler vardır. Pek doğaldır ki, bilinç bozukluğu dikkati bozmaktadır. Dikkat bozukluğu tıbbi terminolojide distraktibilite olarak ifade edilir. Bilincin hafifçe bozulduğu, uyanıklığın etkilenmediği konfüzyon veya deliryum tablolarında hasta ile konuşulurken hastanın çevresine, konuştuğu kişiye, sorulan soruya uzun süre dikkatini vermediği, hemen başka alanlara ve konulara geçiş yaptığı gözlenebilir. Bilinç bozukluğu derinleştikçe hastanın dikkati ancak çok kısa sürelerle ve zorlama ile sağlanabilir. Aslında dikkat yüksek kortikal fonksiyonlar arasında sayılmaz, ancak bu fonksiyonların sürdürülebilirliği yönünden önemlidir.
Dikkat için basit muayene yöntemlerinden biri Bourdon testidir. Burada hastaya basılı bir metin verilir ve bu metinde belli bir harfin altını çizmesi istenir. Hastanın testi tamamlama hızı ve doğruluğu ölçülür. Başka basit bir muayene yönteminde hastaya belli bir rakam serisi verilip, bunu aklında tutması istenir ve hastaya sözel olarak bazı sayılar söylenir hasta kendisine verilen sayı her tekrarladığında parmağını masaya vurur. Burada hastanın doğru verdiği reaksiyonlar sayılır ve dikkat için bir ölçek olarak kullanılır. Bu muayene yöntemi dikkati ölçen bir P300 denen nörofizyolojik bir teste temel oluşturur. Bu testte hastanın saçlı derisi üzerine kafaya elektriksel kayıtlar alan elektrodlar bağlanır ve hastaya işitsel olarak iki değişik ses verilir. Bu seslerden biri hastanın her duyduğunda basit bir iş yapması (sayma, bir butona basmak gibi) istenilen bir sestir. Hasta bu sesi her duyduğunda istenilen işi gerçekleşirirken saçlı deri üzerinde 300 milisaniye civarında bir elektriksel potansiyel elde edilir. Bu potansiyelin kaybolmuş olması dikkat bozukluğunu gösterir.
Lisan fonksiyonlarının muayenesi
Lisan fonksiyonu insan beyninde temel olarak 2 farklı bölgenin fonksiyonu ile sağlanır. İnsanların yaklaşık %90-95’inde lisan merkezleri beynin sol hemsiferinde bulunur. Lisan fonksiyonlarının sağlandığı hemisfer dominant hemisfer olarak adlandırılır. Lisan fonksiyonunu sağlayan alanlardan biri motor alan denilen posterior frontal bölgede yerleşik Broadman’ın 44 alanıdır. Bu bölge konuşmanın dışa vurumu ile ilgilidir. İkinci alan parietal bölgede yerleşik Broadman’ın 22. alanıdır ve konuşulanların algılanmasından sorumlu alandır. Konuşma ile ilgili tek bölge elbette bunlar değildir, angüler girusta yerleşik 39. alan ve ve tüm alanlar arasındaki kortikal ve subkortikal bağlantı yollarıdır (asosiasyon alanları).
Fonksiyonel olarak bakıldığında lisan algı ve motor olmak üzere iki komponentle sağlanır. Konuşma için söylenilenlerin algılanması ve konuşulacakların planlanması ve nihayetinde bunun gerçekleştirilmesi için sesin üretildiği orofaringeal yapılara uygun motor emirlerin üretilmesi ve gönderilmesi gereklidir. Lisan bozukluğuna afazi veya disfazi denir. Doğrudan kortikal lisan merkezlerinin lezyonuna bağlıdır. Bir başka konuşma bozukluğu dizartri’ dir. Dizartri bir lisan bozukluğu değil konuşmanın üretidiği orofaringeal yapılardaki koordinasyon bozukluğu ile ortaya çıkar.
Afazi, motor ve reseptif veya sensorial afazi olarak iki tipe ayrılabilir. Motor afazi Broca’nın 22. alan tutuluşunda ortaya çıkar ve Broca afazisi olarak ta isimlendirilir. Hasta söylenileni anlamakta fakat konuşamamaktadır. Reseptif veya sensoriyel afazide hasta konuşabilmekte fakat söylenenleri anlamamaktadır. Bu nedenle hasta sorulanla ilişkisiz adeta bir laf salatası şeklinde konuşur. Bu tür afazide 44. alan veya Wernicke alanı tutulduğundan Wernicke afazisi olarak ta adlandırılır. Bu iki afazi türü birlikte bulunduğunda yani hastanın anlaması ve konuşması birlikte bozulmuşsa buna “miks veya global afazi” denmektedir.
Lisan fonksiyonları kabaca öykü alma sırasında değerlendirilebilir. Fakat daha sistemli değerlendirme yapılarak lezyon lokalizasyonu daha iyi tanımlanabilir. Bunun için Benson ve Geschwind’in kısa afazi değerlendirme testi kullanılabilir. Bu test aşağıdaki ana başlıklar altında sürdürülür:
1.Spontan Konuşma
2.İsimlendirme
3.İşitsel algı
4.Tekrarlama
5.Okuma
a)Okuduğunu anlama
b) Sesli okuma
6.Yazma
a)Spontan cümle yazma
b) Söylenileni yazma
c)Yazılı bir metni kopya etme
Spontan konuşma: Öykü alma sırasında hastanın spontan konuşması hakkında karar verilir. Ayrıca sorgulanacaksa hastaya haftanın günlerini sayması, hastaneye hangi yakınma ile başvurduğu gibi sorular yöneltilerek, hastanın söylenileni anlama, konuşmasının akıcılığı, kelime seçimi gibi özelliklere dikkat edilir. Motor afazide tutuk bir konuşma varken, sensoriyel afazide akıcı fakat içeriği konuyla ilişkisiz kendi içinde anlam bütünlüğü olmayan bir konuşma görülür. Hastada bu şekilde motor, sensoriyel, miks tipte afazi saptanabilir. Yalnız motor afazi varsa lezyon 22. alanda yada frontal lob inferoposterior bölgesine lokalizedir. Pür sensoriyel afazide lezyon parietal bölgede 22. alana sınırlıdır. Afaziye neden olabilen lezyonlar en sıklıkla serebrovasküler hastalıklarda ( kanama, infarkt), tümör, enfeksiyöz vb. nedenli olabilir.
İsimlendirme:
İzole olarak yalnızca isimlendirmenin bozulduğu afaziye nominal afazi denmektedir. İsimlendirme muayenesi için hastaya ceşitli cisim, madde ve eşyaların, adı, rengi, eşyanın bir bölümü gibi sorular yöneltilir. Değişik tipte eşya ve madde isimleri sorulmaı, hasta bir grup cismi isimlendirebilirken bir grubu isimlendiremiyor olabilir. Örneğin hasta bardak, su gibi maddeleri kolayca isimlendirirken, masayı, kapıyı isimlendiremiyebilir.
İşitsel Algılama:
İşitsel anlama testine öncelikle hastaya basit emirler vererek bunları yapmasının istenmesiyle başlanır. Örneğin hastaya “ağzını aç”, “gözlerini kapa”, “kollarını kaldır” gibi basit motor emirler verilir. Hasta bunları yapabiliyorsa biraz daha kompleks motor emirler verilir. Örneğin “sağ elinle sol kulağını tut” veya “ gözlerini kapa, ağzını aç” gibi. Muayene sırasında dikkat etmek gereken önemli bir konu hastaya mimik veya el kol hareketimizle ne söylediğimiz belli etmemektir. Bu testler sırasında pek doğaldır ki, hastanın işittiğinden, aynı dili kullanıyor oluşumuzdan ve hastanın istediğimiz motor emirleri yapamıyacak düzeyde motor beceri yoksunluğunun (apraksi) bulunmamasıdır.
Tekrarlama:
Hastaya basit kelimeler, kısa cümleler söylenerek tekrarlaması istenir. İşitilen bir keimenin tekralanabilmesi için öncelikle kelimenin dominant hemisfer kortikal işitme alanında algılanıp daha sonra Wernicke alanına (Broadman’ın 44. alanı) taşınması ve oradan da Broca alanına ( Brodman’ın 22. alanı ) taşınır. Bu yollar üzerinde özellikle arkuat fasikülü etkiliyen lezyonlarda tekrarlama bozulmaktadır. Transkortikal afazilerde özellikle etkilenen faz tekrarlamadır.
Okuma:
Edinsel okuma bozukluğuna aleksi denir. Hastaya bir metin verilerek okuması istenir, okuduktan sonra, okuduğu hakkında soru sorarak okuduğunu anlayıp anlamadığı kontrol edilir. Okuduklarının algılanmasından sorumlu alan dominant parietal angüler girusta yerleşik Brodman’ın 39. alanıdır. Okuma sesli olarak yapıldığında, görsel korteksten, 39. alan ve motor korteks arasındaki bağlantılar test edilebilir.
Yazma:
Yazma yeteneği kaybına agrafi denir. Dominant angüler girus ile frontal motor korteks arasındaki bağlatılarla sağlanır. Yazma muayensi ile ılımlı bir afazi daha kolaylıkla ortaya konabilir. Yazma testinde 3 özellik test edilir.(Spontan yazma, söyleneni yazma ve yazılı bir metni kopya etme)
Aşağıdaki tabloda bazı afazi tiplerinde görülen bulgular özet olarak verilmektedir

Yukarıda temel afazi tiplerini (motor, sensoriyel ve global afazi) ve bu afazi tiplerinin lezyon yerlerini vermiştik. Bu afazi tipleri dışında farklı lezyon lokalizasyonları ile ortaya çıkabilen afazi tipleri vardır. Bunlar iletim afazisi (Konduksiyon afazisi), transkortikal afaziler (Sensoriyel, motor ve miks), nominal afazi ve subkortikal afazilerdir.
İletim (Konduksiyon) afazisi: En belirgin olarak tekrarlamanın bozulduğu afazi tipidir. Hastalarda spontan konuşma normalmiş izlenimi verebilir, konuşma akıcıdır fakat dikkat edildiğinde kelime parafazileri olduğu (cümle içinde bir kelimenin yerine başka bir kelime kullanma) izlenir. Bazen neolojizm (kullanılan dilde anlamı olmayan bir kelime) görülebilir. Konduksiyon afazisi ileti bozukluğu (diskonneksiyon) sendromu olarak kabul edilir. İşitsel algı alanı Wernicke alanı ile motor konuşma alanı Broca arasında bulunan arkuat liflerin geçtiği yollardaki lezyonlar sonucu oluşur. Konduksiyon tipi afazi genellikle superior temporal veya inferior parietal bölge lezyonlarında görülmektedir (şekil).
Transkortikal Afaziler: Transkortikal afaziler de diskonneksiyon sendromları arasındadır. Bu tip afazilerde tekralama Wernicke ve Broca alanı arasındaki bağlantılar sağlam kaldığından normaldir. Ancak lisan merkezlerinin bağlı bulunduğu diğer alanlarla bağlantılarda kopmalar olduğundan lisan bozuklukları görülür. Sensoriyel, motor ve miks olmak üzere 3 tipi vardır. Transkortikal sensoriyel afazide akıcı ancak, ekolali (duyduğu son sözcüğü sürekli yineleme) vardır. Tekrarlama korunmuş, ancak anlama yoktur. Transkortikal motor afazide konuşma yok ya da tutuktur, anlama ve tekrarlama normaldir. Miks tip transkortikal afazide tekrarlama korunmuştur, spontan konuşma tutuktur ve sensoriyel tipte olduğu gibi ekolaliler vardır. Transkortikal afazilerin primer afazilerden ayırımında en önemli nokta tekrarlamanın korunmuş olamsı ve ekolalinin varlığıdır.
Transkortikal miks afazi çoğunlukla serebral arteriyel sonlanmalar komşuluğundaki kıyı bölgelerdeki kanlnama yetersizliği ile gelişen “watershed” infarktlarda görülmektedir. Transkortikal motor afazi ise Broca alanı dışındaki frontal bölge lezyonlarında görülmektedir. Bu nedenle bu bölgenin kanlanmasını sağlayan anterior serebral arter infarktlarında görülebilmektedir. Transkortikal sensoriyel afazi daha çok sol temporooksipital bölge lezyonlarında ortaya çıkmaktadır.
Nominal Afazi: İsimlendirme bozukluğu ile karekterizdir. Spontan konuşma isim kullanmayı gerektiren yerlerdeki duraklamalar dışında normaldir. Anlama, tekrarlama, okuma normaldir. İzole nominal afazide lezyon daima sol hemisferdedir. Sınırlı bir fonksiyonel bozukluk olmasına rağmen tek bir lokalizasyona sahip değildir. Temporal lop ve parietal lobtaki sınırlı lezyonlarda (infarkt, kanama, tümör gibi) görülebilmektedir. Nominal afazi Alzheimer hastalığının ilk bulgularından biri olabilir.
Subkortikal Afaziler: Bu tür afaziler subkortikal alanda özellikle bazal ganglionlar ve talamus düzeyindeki lezyonlarda görülmektedir. Sıklıkla dominat hemisfer subkortikal lezyonlarında görülür. Bu tür afazilerde isimlendirme, tekrarlama, anlama gibi fonksiyonlarda aslında işlevsel açıdan bozukluk yoktur. Genel özellik spontan konuşma ve algıdaki ileri yavaşlamadır.
Afazi tablolarının büyük çoğunluğu sol hemisfer tutuluşunda ortaya çıkmaktadır. Afazik bir hastada bu nedenle vücudun sağ tarafında motor ve duysal bozukluk eşlik etmektedir. Nadiren sağ el dominansı olan afazik bir hastada, sağ hemisfer lezyonu ile vücudun sol yarısında parezi ve duysal kayıp görülmektedir, bu durum çapraz afazi olarak isimlendirilmektedir. Aynı durum, sol elini kullanan yani beklenen dominant hemisferi sağ hemisfer olan bir hastada, sol hemisfer lezyonu ile afazi ve sağ hemiparezi ile ortaya çıkabilmektedir. Çapraz afazi bize nörolojik öykü almada el hakimiyetinin öğrenilmesinin ne kadar önemli olduğunu bize göstermektedir.
Praksi veya beceri muayenesi
Apraksi, bilinci açık, parezi, ataksi, duysal veya ekstrapiramidal sisteme ait bulgusu olmayan bir hastada, karmaşık, beceri isteyen, öğrenilmiş motor yeteneklerini yürütülmesinde bozukluk olarak tanımlanır. Hareketin kusursuz olarak yapılmış olmasına ise “öpraksi” denir. Apraksi 3 tipe ayrılır: a)idasyonel, b)ideomotor, c)kinetik apraksi.
Beceri isteyen bir hareketin planlanması, gerçekleştirilmesi, yalnızca motor alanların bulunduğu frontal lobun fonksiyonu ile değil, esas olarak dominant hemisfer parietal lobunda , görsel, işitsel ve somastatik duyumların integrasyonu sonucu sağlanır. Bu harmonik dengede bir yerdeki aksama motor becerilerde bozulma sonucunu doğurur.
İdasyonel Apraksi: Bir motor işlevi ister emirle ister spontan olarak, yerine getirme için planlama aşamasında meydana gelen bozukluk sonucu bu tip apraksi oluşmaktadır. Bu tip apraksiye sensoriyel apraksi de denir. Kompleks bir harekete ait hafızada bozukluk vardır. Basit hareketlerin yapılamsında sorun yoktur. Dominant parietal lobda yerleşik 5 ve 7. duysal alanların her iki hemisferdeki suplemanter ve premotor kortikal alanlarla olan bağlantılarında kopukluk sonucu oluşur. Hastadan biribini izleyen birkaç bileşenden oluşan kompleks bir hareket yapması istenir. Örneğin hastaya bir meşrubat şisesi ve bir açacak verip kapağı açması istendiğinde hasta açacak ve şişeyi eline alır, işlemi nasıl yapacağını bilmeksizin şaşkınca elinde çevirip, sonunda kapağı ilgisiz bir yöntemle açma girişimde bulunur. Burada hastanın daha önce defalarca yaptığı bir hareketi adeta unuttuğu görülür. Burada hareketin planlanma ve sıralamasında bir bozukluk vardır.
İdeomotor Apraksi: Hareketin planlandığı bölge ile hareketin yürütüldüğü merkezler arasında bağlantı kopukluğu vardır. Hareketin doğru planlanmasına rağmen plan motor merkezlere ulaşmadığından hareket doğru olarak tamamlanamaz. Hastalar basit, spontan, otomatik hareketleri doğru olarak yapabilirken, planlama gerektiren ardışık kompleks hareketleri doğru olarak yapamaz. Hastaya bu hareketi nasıl gerçekleştirmesi gerektiği sorulduğunda hasta hareketlerin doğru planlamasını bize anlatabilir. İdiokinetik apraksi genellikle her iki taraf ekstremiteyi aynı anda tutar. Lezyon çoğunlukla supramarginal girus, motor ve premotor alanlarda olabilir. Sol hemisferdeki lezyonlar bilateral apraksiye neden olurken, sağdaki lezyonlar sol tarafta apraksiye neden olmaktadır.
Kinetik Apraksi: Hareketin yapıldığı motor merkezlerin fonksiyonunda bozukluk vardır. Hasta hareketi doğru olarak planlayabildiği halde hareketi gerçekleştiremez. Hasta ideomotor aprakside olduğu gibi hareketi nasıl yapacağını çok iyi anlatabilirken, hareketi gerçekleştiremez. Frontal bölge lezyonlarında daha sık görülmektedir.
Hesaplama yeteneğindeki kayıp akalküli olarak isimlendirilir. Muayenesi için toplama, çıkarma, bölme, çarpma, sayma gibi baist aritmetik işlemler hafızadan ve yazılı olarak yaptırılır. Dominant hemisfer supramarginal girus fonksiyonudur Gerstman sendromunda sağ sol dezorientasyonu, parmakları tanımlamakta güçlük (parmak agnozisi) , aleksi ve agrafi gelişmektedir.
Duysal uyaranların, vücudunun, hastalığının niteliği ve türünü algılamak ve ayırt edebilme yeteneğidir. Bu fonksiyona gnozi, kaybına agnozi denilmektedir. Görsel, somatik, işitsel duyularla ilgili agnoziler vardır. Duysal agnoziler çoğunlukla hastanın kendi sağ ya da sol tarafındaki uyaranlara kayıtsız kalma durumudur. Çoğunlukla minör hemisfer lezyonlarında sağ yarı uzaydan gelen uyarılar hasta tarafından algılanamaz. Burada gerçek bir duysal kayıp değil uyarılarin ihmali söz konusudur. İhmal fenomenine İngilizce bir terimle “neglect” de denmektedir. Gnozi muayene yöntemlerinden biri “sönme fenomeninin” aranmasıdır. Sönme fenomeni muayenesinde hastaya aynı uyaran hastanın iki yanında eş zamanlı ve eşit şiddette uygulanırken hastaya uyaranın hangi tarafta uygulandığını sormaktır. Hastaya eş zamanlı uyarı verilirken hasta bunun yalnızca sağ uzay yarısından geldiğini söyler. Bu teste doğrudan eş zamanlı uyarı vermekle değil, önce uyarıları sağdan ve soldan teker teker verip hasta bunları doğru olarak tanımladığında iki taraflı verilir. Sönme veya ihmal fenomeni iki kulağa parmakları biribirine sürtme, ellerine dokunma, sağ ve sol görme alanlarında parmak oynatma şeklinde yapılabilir. İhmal fenomenlerinin varlığı geniş kortikal bir lezyona işaret etmesi ile nörolojik muayenede ihmal edilmemesi gerekir.
İhmal fenomenlerin değişik bir formunda kişinin kendi vücudunun bir yarısına yabancılık hissetmesi ve başka birine aitmiş gibi sanması söz konusudur, buna asomatognozi veya hemiasomotognozi denmektedir. En sık rastanılan agnozi tür hastanın kendi hastalığının farkında olmayışıdır. Sol hemiplejisi bulunan bir hastaya niçin hastanede bulunduğunun sorulmasına, hasta midemde şişkinlik var, tansiyonum yükseldi gibi yanıtlar verir. Hatta “ sol tarafınızda felç var mı?” gibi çok direkt bir soruya bile hasta hayır yanıtı verir, yürüyebildiğini iddia edebilir. Bu fenomenler semptomların ilk günlerinde daha belirgin olmakta ilerliyen günlerde olasılıkla hastanın etraftan öğrendiği bilgilerle kaybolmaktadır.
Bildiğiniz gibi 12 çift kafa siniri bulunur. Bunların muayene yöntemleri aşağıda verilmektedir.
Olfaktor sinir veya koku muayenesi
Muayenesi kokulu irritan olmayan maddelerin koklatılması ve hastanın bu kokuları tanımasıyla yapılır. Muayene sırasında hasta gözlerini ve burun deliklerinden birini kapatırken hastaya sabun, vanilya, tütün, limon, kavun gibi tanınması kolay, irritan olmayan kokular burun deliğine yaklaştırılarak hastanın kokuyu isimlendirmesi istenir. Test her iki burun deliği için ayrı ayrı tekrarlanır (şekil ).

Koku duyumunun kaybına anosmi denir. Olfaktor sinirin iki yanlı innervasyonu nedeni ile santral sinir sistemi kökenli iki yanlı anosmi nadirdir. Nöroanemik sendrom, nazal hava yollarındaki inflamatuar hastalıklar, etmoid kemik kribriform parçadaki kırıklarda, frontal lob bazal bölgesini tutan kanama, yer kaplayan oluşumlar gibi durumlarda anosmi görülmektedir. Ayrıca kurşun ve kalsiyum entoksikasyonları da anosmiye neden olabilmektedir. Tek yanlı anosmi bizleri tek tarafta olfaktor sinir lezyonu yönünden uyarmalıdır. Klasik bir bilgi olarak, frontal lob tümörleri bazen tek yanlı ipsilateral anosmi ve bilateral optik atrofiye neden olabilmektedir. Bu durum Foster Kennedy sendromu olarak adlandırılmaktadır.
Kokuları aşırı duyma hiperosmi, kötü kokular duyma kakosmi olarak adlandırılır. Psikotik, histriyonik bozukluk, bazı epilepsi türlerinde ve migrende aura belirtisi olarak ortaya çıkabilmektedir.
Görme muayenesi (Optik sinir)
Optik sinir retinadan ve göz küresinden çıktıktan sonra bir miktar orbita içinde ilerledikten sonra optik foramenden geçerek sella tursika üzerinde optik kiazma veya çapraza ulaşır. Optik kiazmanun bulunduğu bölgede anteriior serebral, anterior kominikan arter, 3. ventrikül ve hipotalamus ile komşudur, dolayısıyla bu komşu yapılardaki lezyonlar optik kiazmaya ilişkin görme problemlerine yol açabilmektedir. Her bir optik sinirde 1 milyon civarında lif olduğu bilinmektedir. İki optik sinir optik kiazmada birleşir ve çaprazlaşarak yollarına iki ayrı koldan devam ederek oksipital görme korteksinde sonlanırlar. Optik sinirin ilginç bir çaprazlaşması verdır. Retinanın medial veya nasal yarısından orijin alan optik yollar karşı hemisfere geçerken, aynı gözde temporal yarıdan kaynaklanan lifler çapraz yapmadan (liflerin yaklaşık üçte biri) aynı taraftaki hemisfer içinde ilerliyerek oksipital kortekste sonlanır (şekil).Optik kiazmadan sonra lateral genikülat cisme (LGC) kadar olan optik sinir optik traktus olarak adlandırılır. Optik traktus LGC ulaşmadan önce beyin sapında superior kollikusta bulunan pretektal nukleusa dal verir, bu dallanma iki taraflı olarak gerçekleşir. Bu kollateralin önemi ışık refleksinin oluşumunu sağlamasıdır. LGS’den oksipital kortekse (kalkarin veya striat korteks) kadar olan optik sinir bölümüne “genikülokalkarin yol” veya “optik radyasyon” denilmektedir. Bu bölümde bulunan lifler oksipital kortekse ulaşırken parietal ve temporal loblardan geçerler. Oksipital kortekste Brodman’ın 17. alanı primer görme alanıdır.

Görme muayenesi 4 başlıkta uygulanır:
a)Görme keskinliği
b)Görme alanı
c)Işık Refleksi ve akomadasyon
d)Gözdibi muayenesi (fundoskopi)
Görme Keskinliği: Görme keskinliğinin muayenesi optik sinirle birlikte oftalmik bir değerlendirme de sağlar. Görme keskinliği optik sinir açısından maküler görmenin test edildiği bir durumdur. Görme keskinliği şiddetli olarak etkilenmiş hastada muayene için öncelikle hastanın ışığı fark edip etmediği kontrol edilir. Eğer görüyorsa elimizi hareket ettirerek görüp görmediği sorgulanır. Eğer el ve hareketleri görüyorsa 2 metre mesafeden başlanarak parmak saydırılarak görüp görmediği test edilir.
Görme keskinliği daha az etkilenmiş hastada görme keskinliği muayenesi uzak ve yakın mesafeden yapılır. Yakın mesafe için Jaegger okuma kartları uzak mesafe için Snellen levhaları kullanılır. Her iki kartta da hastanın değişik büyüklükte harfler vardır ve hastanın okuyabildiği satıra göre görme keskinliği saptanmış olur. Eğer bu tür düzenekler yoksa basit olarak, hastaya değişik büyüklükte harfleri okutarak görme keskinliğini kendimizle karşılaştırarak kabaca bir değerlendirme yapmamız mümkündür.
Görme muayenesine renkli görme değerlendirmesi de eklenir. Renkli görmenin kaybına akromotopsi denir. Populasyonda kalıtımsal olarak özellikle erkeklerde yoğun olmak üzere yaklaşık %3-4 oranında görülmektedir. Renk görme için Ishihara testi kullanır. Görme ile ilgili bir başka anormallik gündüz körlüğü yani hemeralopidir. Hastalar parlak ışıkta iyi göremezken, karanlıkta veya loş ışıkta daha iyi görebilmektedir. Gece körlüğü veya niktalopi loş ışık veya karanlıkta görmenin az olmasıdır.
Görme Alanı:
Görme alanı kişinin tek veya iki gözle eş zamanlı olarak 360 derecelik bir vertikal düzlemdeki görüş alanıdır. Görme alanı muayenesi şu yöntemlerle yapılır:
Kofrontasyon: Hasta ve hekim tam birbirleri karşısına geçerler. Aralarında 1 metre mesafe varken, hasta bir gözünü kapatır hekim de hasta ile aynı gözünü kapatır. Hekim eline aldığı kalem benzeri bir objeyi hastaya görüp görmediğini sorarak yatay, dikey, diagonal olarak hareket ettirerek görme alanını belirler (Şekil).
Mekanik Perimetre veya bilgisayarlı görme alanı cihazı ile görme alanı tayini:
Kofrontasyon yöntemi görme alanının tayinininde çok güvenilir bir yöntem olmadığından gerektiğinde mekanik ve bilgisayarlı perimetre testleri uygulanır (şekil)
Görme alanı muayeneleri ile değişik görme alanı defektleri ortaya konabilir. Bunlarda biri görme alanındaki daralmadır. Görme alanının periferden içe doğru daralmasıdır. Daralma düzgün ve dairesel ise konstrantrik daralma olarak isimlendirilir.Konstantrik daralma optik atrofinin tipik bir bulgusudur. Ayrıca retinanın dejeneratif hastalıklarında da görülmektedir. En sık görülen görme alanı defektlerinden biri hemianopilerdir. Hemianopi görme alanının bir tarafındaki kayıp olarak ifade edilir. İki gözde etkilenen taraflara göre heteronim ve homonim olarak iki türdedir. Heteronim hemianopi her iki gözde nasal yada temporal yarının kaybına denmektedir. Homonim hemianopi bir gözde nazal yarı tutulurken diğer yanda temporal yarının tutulmasıdır (sekil). Homonim hemianopi optik kiazma sonrası lezyonlarda (optik traktus ve optik radyasyon) görülmektedir. Bu tip lezyonlarda lezyonla ipsilateral gözün temporal retinal alanı ile karşı gözün nazal retinal alanına ait optik lifler etkilenir; yani ipsilateral tarafta nazal görme alanı kontrlateral tarafta temporal yarı alanda kayıp oluşur. Akılda kolay kalması için bu durumu şöyle de ifade edebiliriz: “Optik kiazmanın posteriorundaki optik yol lezyonunda , lezyonun karşı yanında homonim hemianopi oluşur”. Homonim hemianopiye neden olan bir lezyonun lateral genikülat cisimden önce mi yoksa sonra mı olduğunu ışık refleksinin korunmuş ya da korunmamış olması ile anlayabiliriz. Eğer iyi şekilde foküslenebilen ince bir ışık kaynağı hemianopi olan tarafın ters yanındaki gözün temporal retinal alanına uygulanarak ışık refleksi değerlendirilirse; ışık refleksinin kaybolmuş olması LGC öncesi bir lezyonu gösterir, bu bulguya Wernicke’nin hemianopi fenomeni denmektedir. LGC’den sonraki lezyonlarda daha önceden pretektal nukleusa kollateral verilmiş olduğu için ışık refleksi korunmuş bulunmaktadır.
LGC cisim sonrasında optik yollar optik radyasyon olarak devam etmektedir. Optik radyasyon üç demet halinde oksipital kortekse ulaşmaktadır: a)Üst demet: üst retinal alan ve lateral genikülat cismin medial bölümünden çıkarak, derin parietal lob beyaz madde içinden geçerek kalkarin fissür üst dudağında sonlanır b) Orta demet: maküler alan ve LGC medial bölümünden kaynaklanarak temporal lob içinden geçerek kalkarin fissürün posterior bölümünde iki taraflı olarak sonlanır c)Alt demet: alt retinal alan ve LGC lateral bölümünden çıkarak lateral ventrikülün temporal boynuzun etrafından dolanarak kalkarin fissür alt dudağında sonlanır, bu yola “Meyer çemberi” de denmektedir. İşte optik radyasyonda değişik seviyedeki tutuluşlar sonuçta retinal alanların belli bölgesindeki liflerin etkilenmesi sonucunu doğurur. Bu bölge etkilenmelerinde kuadrianopi şeklinde daha dar alanlı görme alanı kayıpları oluşur.
Doğrudan oksipital korteks lezyonlarında tutuluşun lokalizasyonuna göre görme alanı kayıpları oluşmaktadır.Tek taraflı izole oksipital lop lezyonlarında simetrik bilateral sınırlı görme alanı kaybı (skotoma) oluşabilir. Bilateral oksipital korteks lezyonunda ise kortikal körlük (Anton sendromu) oluşabilmektedir. Kortikal körlükte, LGC kadar olan optik yollar sağlam olduğu için ışık refleksinin korunduğu unutulmamalıdır.
Heteronim hemianopi her iki nazal veya temporal görme alanı defektleridir. Bitemporal görme alanı kaybı daha sık görülmektedir ve sıklıkla optik kiazma lezyonlarına bağlı olarak ortaya çıkmaktadır. Bu tür lezyonlar da sıklıkla sella tursika bölgesini etkiliyen hipofizer yer kaplayan oluşumlara bağlı olarak görülmektedir. Pitüiter adenom, meningiomlar, kraniofaringeomalar, optik sinir gliomları, anevrizmalar ve hidrosefali sık görülen nedenler arasındadır.
Pupilla reaksiyonları ve Işık Refleksi:
Muayeneye pupillerin inspeksiyonu ile başlanır. Pupillerin çapı, şekli, birbirine eşit oluşuna bakılır. Daha sonra ışık refleksi değerlendirmesine geçilir. Işık refleksi afferent yolunu optik sinir, efferent yolunu okulomotor sinirin oluşturduğu bir refleks çemberi ile oluşur. Işık yalnızca bir göze bile uygulansa bilateral innervasyon nedeni ile pupillada oluşan daralma (miyozis) yanıtı her iki gözde birden meydana gelir. Işık refleksi direkt ve indirekt ışık refleksi olmak üzere ikiye ayrılır. Direkt ışık refleksi ışık kaynağının yöneltildiği pupillada ışığa karşı oluşan miyozis yanıtıdır. İndirekt ışık refleksi ise ışık kaynağının yöneltildiği gözün karşı tarafındaki pupillada oluşan miyozis yanıtıdır. Işık refleksi değerlendirmesinde direkt ve indirekt ışık refleksleri mutlaka ayrı ayrı değerlendirilmelidir. Çünkü bu şekilde bir yanda bulunan optik sinir veya okulomotor sinir tutuluşu birbirinden ayrılabilir. Bir gözde ışık refleksi elde edilemiyorsa bu optik sinir veya okulomotor sinir lezyonuna bağlı olabilir. Bunu ayırmak için defektin bulunduğu göze ışık kaynağı uygulandığında ipsilateral pupillada yanıt elde edilmemesine rağmen karşı pupillada yanıt elde ediliyorsa (karşı pupilla için indirek ışık refleksi) burada ışık refleksi defektinin bulunduğu tarafta efferent pupil defekti yani okulomotor sinir tutuluşu vardır.
Eksternal göz kasları muayenesi
Göz hareketlerini sağlayan kaslara eksternal okulomotor kaslar denir. Bu kaslar 3 kraniyelş sinir tarafından innerve edilir. Bunlar N. Abducens, N. oculomotorius, N. Trochlearis’tir.
Okulomotor sinir muayenesi
Okulomotor sinir veya 3. kraniyel sinir nukleusları mesensefalon ve orta beyinde yerleşiktir. Bilindiği gibi motor ve otonomik olmak üzere 2 tür çekirdeği bulunur. Edinger-Westphal denilen nukleusu parasempatik otonomik nöronlar içermektedir. Bu nukleustan silier ganglion aracılığı ile çıkan lifler pupillada bulunan konstriktör kasları innerve etmektedir. Bu kasların görevi akomadasyon için miyozis oluşturmaktır. Diğer okulomotor nukleus lateral nukleustur ve superior rectus, inferior rectus, medial rectus, inferior oblique ve levator palpebra superior kasını innerve eder. Kasların fonksiyonları ile içe, yukarı, aşağı, aşağı içe, içe-yukarıya bakışı sağlamaktadır (şekil). Ayrıca levator palpebra superior kasını innerve ederek göz kapağının istemli olarak yukarı kaldırılmasını sağlamaktadır. Göz kapağının tek veya iki yanlı kaldırma yetersizliğine veya göz kapağı düşüklüğüne pitoz denmektedir.
(not: wikipedia’dan alıntıdır)
Troklear sinir (4.Kraniyel sinir) çekirdeği ponsun hemen üstünde alt mesensefalonda yerleşiktir. Troklear sinir okulomotor sinirle komşu olarak superior orbital fissürden orbitaya girer ve superior oblique kası innerve eder. Bu kas aşağı dışa bakışı sağlamaktadır.
Muayenesi için hastanın aşağı ve içe bakması sağlanır.
Nervus abdusens (6.Kraniyel sinir) nukleusu ponsun alt bölgesinde 4. ventrikül komşuluğunda yerleşiktir. Lateral rektus kasını innerve eder. Bu kas tek başına göz küresini laterale doğru hareket ettirir.
Konjuge göz hareketleri muayenesi
Her iki göz küresinin birbiriyle zamanlama, eylem bakımından birlikte çalışmasıyla sağlanan bakışa konjuge bakış denir. Horizontal düzlemdeki laterale doğru olan konjuge bakış sırasında bir gözdeki içeri bakış 3. kraniyel sinir, diğer gözdeki dışa bakış 6. kraniyel sinir ile sağlanır. Bu işbirliği gerçekte kraniyel sinirlerin birbirinden bağımsız senkron çalışması ile sağlanmaz, ponsta bulunan medial longitudinal fasikulus (MLF) bu eşgüdümü sağlayan merkezdir. Okulomotor sinir ve nervus abdusens nukleuslarından girdi alan bu alan konjuge lateral bakışı sağlar. Nervus abdusensin MLF’e uzantı veren bölümüne parabdusens nukleusu denir. MLF lezyonlarında lezyon tarafındaki gözde içe bakış yapılamazken, dışa bakış yapan diğer gözde nistagmus denilen istemdışı göz hareketi ortaya çıkar, bu durum internükleer oftalmopleji (İNO) olarak adlandırılır. MLF yalnızca bu iki sinirden kollateral almaz, ayrıca vestibüler nukleuslar, trigeminal ve fasiyal sinirler, spinal aksessör sinir, hipoglossal sinir, Darkshevich nukleusu, Cajal’ın intersitiel nukleusu ve yüksek kortikal merkezlerden innervasyon alır. Tüm bu girdilerin anlamı refleks, otomatik ve istemli göz hareketlerinin mükemmelliğini sağlamak içindir.
Vertikal yöndeki konjuge bakış, riMLF adı verilen pretektal bölgede bulunan nukleuslar sayesinde sağlanmaktadır. Parinaud sendromu denilen superior kollikulus, pretektal bölge veya posterior kommissür lezyonlarında yukarı bakış paralizisi ortaya çıkmaktadır. Sıklıkla pineal bölge tümörleri, 3. ventrikül civarı, vasküler, enfeksiyöz, demiyelinizan lezyonlar (multiple skleroz gibi) ile ortaya çıkmaktadır.
Okuler kasların kortikal kontrolü frontal kortekste, presentral girus önünde Brodman’ın 8. alanından sağlanır. Brodman’ın 8. alanından çıkan çıkan inici lifler korona radiata, internal kapsül ve serebral pedinküllerden geçerek ponsta lateral konjuge bakış merkezi MLF ve pontin paramedian retiküler fasikülüs (PPRF), abdusens ve parabdusens nukleusu, retiküler nukleuslarda sonlanmaktadır. Frontal bakış alanından gelen bu liflerin hemen tümü orta beyin düzeylerinde çapraz yaparak karşı yana geçmektedir. Frontal bakış alanı istemli göz hareketlerini sağlayan merkezdir, bu bölgenin elektriksel olarak uyarılması ile gözler hızlı bir şekilde karşı tarafa doğru deviye olur. Frontal bölgede Brodman’ın 8. alanını içine alan bir lezyon meydana geldiğinde gözler lezyonun karşı yanına bakamıyacağı için zorunlu olarak lezyon tarafına deviye olur. Frontal bakış alanı lezyonlarında gözlerin lezyonun bulunduğu tarafa olan bu zorlu konjuge bakış deviasyonuna Vulpian belirtisi denmektedir. Vulpian belirtisine çoğunlukla zorlu boyun deviasyonu da eşlik eder. Pontin bölgede bulunan MLF ve PPRF adı verilen lateral konjuge bakış alanlarının lezyonunda ise bakışlar lezyonun karşı tarafına lateralize olmaktadır. Akılda kalıcı olması için bu durumu şöyle de ifade edebiliriz: “Kortikal bir lezyonda gözler lezyonu gösterir, pontin lezyonlarda ise lezyondan kaçar”.
Göz kapağı, pupillerin sempatik innervasyonu ve Horner sendromu
Göz kapağının açılması okulomotor sinir ve servikal sempatik sinirlerin innerve ettiği levator palpebra superior , Müller’in orbital kasları ve tarsal kaslar tarafından sağlanır. Servikal sempatik sinirler pupilla dilatatör kasları innerve ettiği gibi üst göz kapağında bulunan Müller kasını ve tarsal orbital kasları innerve etmektedir. Servikal sempatik zincirdeki lezyonlarda bu nedenle miyozis, enoftalmus ve pitoz ortaya çıkar, bu klinik tablo Horner sendromu olarak adlandırılır. C8-T1 (serviko-torakal segment) spinal kord seviyesinde bulunan intermediolateral kolondan çıkan sempatik preganglionik lifler boyunda inferior, orta ve superior sempatik ganglionlara ulaşırlar. Boyunda yerleşik bu üç sempatik ganglion sonrasındaki postganglionik lifler internal karotid arter çevresinde yukarı doğru çıkarak kraniuma girerler, kavernoz sempatik pleksus ve ardından orbitaya trigeminal sinirin oftalmik dalı ile birlikte girer. (Şekil sayfa 131 deki…) Daha sonra uzun silier ve kısa silier sinir olarak ikiye ayrılarak ilgili alanlara ulaşırlar. Kısa silier sinir tarsal ve Müller kaslarına, uzun silier sinir ise pupilla dilatatör kaslara ulaşarak bunların innervasyonunu temin eder. Müller kası göz küresininin orbita boşluğunda önde durmasını sağlar, bu kasın fonkisyon kaybında enoftalmus denilen göz küresinin orbitada içe doğru girmesi görülür. Tarsal kaslar göz kapağında yerleşik düz kaslardır ve fonksiyon bozukluğunda istemli olarak düzeltilemiyen pitoz (göz kapaklarında düşüklük) görülür. Pupilla dilatatör kaslarının paralizisinde ise miyozis yani pupilde küçülme izlenir.
Doğum travmalarına bağlı olarak servikal sempatik zincirin boyun düzeyindeki zedelenmelerinde (en sık doğum travmasına bağlı brakial pleskus lezyonlarında görülür) Horner sendromu oluşur ve uzun süreli Horner sendromu sonrasında, o taraftaki iriste renk değişikliği (heterokromi), ipsilateral yüz yarısında fasiyal hemiatrofi görülebilir.
Horner sendromu (myozis, pitozis, enoftalmus, anhidrozis) görüldüğünde lezyon:
a)Hipotalamustan itibaren, beyin sapı, spinal kord C8-T1 segmentlerine kadar olan spinal intermediolateral kolonda
b) C8-T1 bölgesinde bulunan siliospinal nukleus ve pregangionik liflerde
c)İnternal karotid arter öncesi inferior, orta ve superior servikal ganglion, internal karotid arter
d)Orbital düzeyde silier sinirler düzeyinde olabilir.
Pupillerin şekli, çapı, iki pupilin biribirine eşitliği, pupil pozisyonu ve pupil refleksleri değerlendirilir. Pupiller dairesel şekilde, kenarları düzgün, , irisin tam ortasına yerleşik, ikisi birbirine eşit ve ışık ve mesafeye uygun yanıtları olmalıdır. Pupil muayenesine dikkatli bir inspeksiyon ile başlanarak pupil biçimi değerlendirilir. Ardından ışık ve mesafe refleks muayeneleri yapılır. Işık refleksinden optik sinir bölümünde sözedilmişti.
Pupil çapı ortalama gün ışığında yaklaşık 3-4 mm’dir. Kuvvetli ışığın bulunduğu ortamda bir miktar daha küçük, karanlık ortamda 7-8 mm çapa ulaşabilir. Pupil çapının 2 mm’nin altında olmasına miyozis, 5 mm’ den fazla olmasına midriasis denmektedir. Pupillerin normal gün ışığında miyoti olduğu durumlar: ileri yaş, sifiliz, diabet, morfin veya opiad alımı olabilmektedir. Anksiyete, korku, ağrı, hipertriodi, orta beyin lezyonları, komada midriasis görülür. Pupillerin ritmik ve sürekli olarak miyozis ve midriasis yapmasına hippus denmektedir.
Pupillerin dış çeperi düzgün olmalıdır. Eğer pupil kenarlarında düzensizlik varsa operasyon, iritis, koloboma (iris defekti) akla gelmelidir.
Her iki göz pupilla çapının biribirine eşit olmasına izokori eşitsizliğine anizokori denilmektedir. Normal bireylerde her iki göz arasında %15-20’ lik fark normal kabul edilmektedir. Bilindiği gibi pupil çapı üzerine sempatik etki midriasise neden olmakta, sempatik zincirdeki lezyon ise miyozise neden olmaktadır (Horner sendromun’da olduğu gibi). Tek yanlı pupil dilatasyonu ve bu gözün ışık reaksiyonu kaybı şiddetli serebral travmalar veya hızla kötüleşmiş bir komada infratentoriyal herniasyon bulgusu kabul edilir, Hunthington pupillası adı verilir. Bunun nedeni herniye olan serebellar tonsillerin orta beyine basısı ile okulomotor parasempatik nukleusların lezyonuna bağlıdır.
Pupillanın ışık refleksi dışında diğer refleksif davranışı mesafeye uyum olarak çapının değişmesi yani akomodasyondur. Pupillalar yakındaki bir nesneye bakarken miyozis yapmakta , uzaktaki nesneye bakarken dilate olmaktadır.
Hasta normal görmesine rağmen, bazen ışık ve mesafe refleksleri kaybolmuş olabilir. Buna refleks iridopleji denmektedir. Nörosifiliz, multiple sklerozis, 3. ventrikül ve pineal cisim tümörleri, superior kollikulus lezyonlarında görülmektedir.
Ağrılı bir uyarana pupiller dilatasyon yanıtı verir. Boyun bölgesinde uygulanan ağrılı uyarana pupil dilatasyon yanıtına siliospinal refleks denmektedir.
Trigeminal sinir muayenesi
Trigeminal sinir duysal yanı ağırlıklı bir kraniyel sinirdir. Yüzün duyusal innervasyonunu sağlamaktadır. Ayrıca çiğneme kaslarını innerve eden motor dalları da mevcuttur.
Trigeminal sinirin duysal ve motor çekirdekleri beyin sapında ve servikal spinal korda geniş ve yaşamsal olarak kritik yapıların bulunduğu bir alanda yer almaktadır. Trigeminal sinirin 3 duyusal çekirdeği vardır (mezensefalik, pontin ana çekirdek ve spinal nukleus). Ana duysal nukleus ponsta retiküler formasyon lateralinde ve trigeminal motor nukleus yakınında yerleşiktir. Esas olarak dokunma duyumuna ilişki uyarıları almakta ve üzerine gelen taktil uyarıları medial lemnikus yolu ile talamusa iletmektedir.
Spinal trigeminal traktus veya çekirdekler grubu, ana duysal çekirdeğin hemen altında başlayıp, medulla ve spinal kord 3-4. servikal segmentlerine dek uzanmaktadır. Spinal trigeminal traktus rostralden kaudale doğru 3 bölümden oluşur: pars oralis, pars interpolaris ve pars kaudalis. Pars oralis daha çok intraoral ve dental ağrılı duyumlardan sorumludur. Pars interpoariste çoğunlukla trigeminal sinir oftalmik dalı, pars kaudaliste ise mandibüler dallar sonlanmaktadır. Taktil duyumlar mesensefalik ve pontin ana duysal çekirdekte toplanmaktadır. Spinal nukleusun yüzdeki duyumlar için özel bir somatotopik bir görüntüsü vardır. Merkezi burun ve ağız olmak üzere içe içe soğan zarı gibi dışa genişleyen halkalarda karşılık gelir. Merkez yani burun ucu spinal nukleusun merkezine karşılık gelirken, en dıştaki halkalar pars kaudalise aittir. Bu özel duyulanma intramedüller lezyonlarda burun ve ağız çevresindeki uyuşukluğun nedeni olmaktadır.
Trigeminal sinir spinal çekirdeği ağrı, ısı ve hafif dokunma duyumlarına aracılık etmektedir. Spinal nukleustan çıkan lifler trigeminotalamik liflerle talamus ventral posteromedial (VPM) ve intralaminar nukleuslarına ulaşır, oradan ilgili kortikal alanlara projeksiyon tamamlanır.
Mezensefalik duysal çekirdek, çiğneme kaslarından gelen proprioseptif (derin duyum) duyumlara aracılık etmektedir.
Mezensefalik, pontin, medüller ve servikal spinal yerleşimli trigeminal nukleuslardan çıkan motor ve duysal lifler ponstan hep birlikte çıkarlar. Kraniumdan çıktıktan sonra fasiyal bölgede Gasserian ganglionu (semilunar ganglion) oluştururlar, bu noktadan itibaren 3 ana duysal dala ayrılarak yüzün duysal innervasyonunu sağlar (oftalmik (V1), maksiler (V2) ve mandibüler dallar (V3)).
Trigeminal sinir muayenesi yukarıda kısaca özetlenen anatomik özellikler göz önüne alınarak yapılır. Trigeminal sinir muayenesi duysal ve motor fonksionlara yönelik olarak yapılır.
1-Trigeminal Sinir Duysal Muayenesi:
Yüzeyel duyular trigeminal sinirin üç dalı tek tek ve iki taraf karşılaştırılarak muayene edilmelidir. Dokunma, ağrı, sıcak ve soğuk gibi duysal modaliteler de mutlaka muayene edilmelidir, çünkü hafif dokunma mezensefalik nukleusa, ağrı ve ısı duyumları spinal nukleusa taşınmaktadır. Ayrıca yukarıda söz edildiği gibi spinal nukleusta yüzün merkez burun ucu olmak üzere soğan zarı şeklindeki temsiliyetine de dikkat edilmelidir. Gasser ganglionu distalindeki lezyonlar etkilenen dalların innervasyon alanında, tek yanlı ve tüm duysal modalitelerin etkilenmiş olması şeklinde gerçekleşir. Gasser ganglionu proksimalindeki lezyonlarda duysal bozukluk yüzün bir yarısının tamamını tutar. Beyin sapı veya üst servikal kord tutuluşu varsa soğan zarı tipinde ağrı, dokunma diskriminasyonun da (Dokunma duyusu normal kalırken, hipo veya analjezinin bulunması) olduğu duyu bozukluğu ortaya çıkar. Hafif dokunma pamuk, ağrı iğne soğuk ve sıcak duyumu ise cam bir tüpe doldurulan soğuk veya sıcak su ile yapılabilir. (şekil DeJong sayfa 170 teki gibi)
Duysal muayene sırasında mandibula köşesi üzerindeki duysal etkilenmeye dikkat edilmelidir, çünkü bu bölgenin duyusal innervasyonu 2.-3. servikal sinirler tarafından sağlanmaktadır. Muayene sırasında bu bölgeyi etkilenmiş buluyorsak saf bir trigeminal sinir tutuluşundan söz edemeyiz, organik bir patoloji ancak siringobulbi veya siringomiyeli gibi hem servikal sinirleri hem de trigeminal siniri tutacak bir lezyonla açıklanabilir.
2-Trigeminal Sinir Motor Muayenesi
Trigeminal sinir motor dalları masseter, internal ve eksternal pterygoid kasları innerve etmektedir. Bu kaslar çiğneme veya mastikasyonda görevlidir. Masseter kası çeneyi kapatırken, pterygoid kaslar çeneyi açmaya ve yanalar doğru olan deviasyonunu sağlamaktadır. Motor nukleus sonrası lezyonlarda mandibulanın açma, kapama, lateral deviasyon, protüzyon gibi hareketlerinde bozukluk ortaya çıkmaktadır. Mandibula tek yanlı infranükleeer lezyonda etkilenen tarafa doğru devaisyon göstermektedir. İki yanlı infranükleer etkilenmede çenede düşme ortaya çıkar. Trigeminal motor nukleusların supranukleer iki yanlı kortikal innervasyonu nedeni ile tek yanlı kortikal lezyonlarda mastikasyon sorunu ortaya çıkmaz.
Trigeminal sinir motor fonksiyonu:
a)Alt çenenin dirence karşı kapamaya çalışılması
b)Alt çenenin dirence karşı orta hatta açılmaya çalışılması
c)Mandibulanın sağ ve sola dirence karşı deviasyon çabası ile muayene edilir.
3-Trigeminal Sinir Refleks Muayenesi
Trigeminal sinirin duysal çekirdeklerinin fasiyal sinir motor nukleusları ve servikal spinal motor nöron havuzu ile beyin sapında pek çok sistemle bağlantıları bulunur. Bu bağlantıların sonucu olarak karniyel yapıları korumaya yönelik bazı reflekslerin oluşumuna katılır.
Kornea Refleksi
Gözü zararlı dış tehditlerden korumaya yönelik olarak, korneaya taktil bir uyarı geldiğinde göz kapaklarının kapanmasıdır. Korneanın duyulanmasını sağlayan trigeminal sinir oftalmik dalı (V1) ile fasiyal sinir arasındaki refleks çemberi ile oluşturulur.
Kornea refleksi muayenesi için hasta bakışlarını bir yönde lateral uç noktaya odaklamışken, ucu sivriltilmiş bir pamuk ile limbusa (sklera ile iris yapılarının arasındaki sınır) dokunularak göz kırpma yanıtı aranır. Tek yandan verilmiş olan uyarıya iki taraflı yanıt elde edilir. Kornea refleksine tıpkı ışık refleksinde olduğu gibi iki taraflı olarak bakılarak direkt ve indirekt yanıtlar araştırılarak refleksteki bir kaybın trigeminal veya fasiyal sinire ait olup olmadığı anlaşılabilir. Tek yanlı trigeminal bir lezyonda lezyonun olduğu taraftan yapılan uyarı ile göz kırpma yanıtı elde edilemezken, karşı taraftan yapılan uyarı ile alınabilir. Tek tarafta orbikülaris okuli kasını etkiliyen bir fasiyal sinir tutuluşunda göz kırpma yanıtı hem ipsilateral hem de kontrlateral kornea uyarımı ile tek yanlı olarak elde edilemez.
Kornea uyarımı sırasında ipsilateral pterygoid kasın aktive olması ile mandibulada gözle farkedilmesi zor olan kontrlateral devaisyon oluşur buna korneo-mandibüler refleks denir. Klinik öneminden ziyade fizyolojik olarak anlamı bulunan bu refleks, trigeminal duysal ile motor çekirdekler arasındaki bir refleks çemberi ile oluşmaktadır.
Çene Refleksi
Çene üzerine hafif bir vurma ile çenenin aniden açılmasını takiben ortaya çıkan çenenin kapanma refleksidir. Çene refleksinin afferent yolunu masseter grubu kaslarda bulunan proprioseptif kas iğciği sistemi ve bu sinyalleri taşıyan trigeminal duysal dallar, efferent yolunu masseter grubu kasları innerve eden trigeminal sinir motor dallarıdır.Refleksinin elde edilmesi için ağız çok hafif aralık iken alt dudak ile çene arasındaki oluğa muayene edenin işaret parmağı yere yatay olarak yerleşilir ve kendi parmağı üzerine bir refleks çekici ile vurularak elde edilir. Çene refleksi her iki masseter kasında birden oluşur. Refleksin tek yanlı elde edilmesi bir yanda trigeminal sinire ait bir tutuluşu düşündürür.
Zigomatik kemik üzerine bir çekiçle perküsyon uygulandığında aynı taraf mandibulada o yana doğru bir yönelim olmaktadır. Afferent ve efferent yolları trigeminal sinir olan bu refleks zigomatiko-mandibular refleks olarak adlandırılmakta, klinik olarak yalnızca supranukleer lezyonlarda elde edilebilmektedir.
Çene refleksi elektromyografi laboratuarlarında elde edilmektedir. Masseter kası üzerine yerleştirilen kayıt elektrodları sonrası, kayıt sistemini tetikleyen özel bir çekiç yardımıyla uyarımdan yaklaşık 7 msn sonra bilateral olarak elde edilebilmektedir (şekil). İnfraorbital sinirinelektriksel uyarımı ile çenede bir açılma refleksi elektrofizyolojik olarak elde edilebilmektedir.
Kafa Retraksiyon (kaçınma) Refleksi
Kafa hafif öne eğikken üst dudağa perküsyon uygulandığında başın geriye doğru bir kaçınma reaksiyonu oluşur, buna kafa kaçınma refleksi denir. Bu refleksin afferent yolunu trigeminal sinir, efferent yolunu ekstensör boyun kasları oluşturur. Refleks merkezi üst servikal spinal bölgededir.
Bu refleksin klinik uygulanırlığı çok fazla değildir. Ancak fizyolojik açıdan ve servikal bölgeye ait bazı rahatsızlıkların patofizyolojisini araştırmada bu refleksten yola çıkarak üretilmiş, elektrofizyolojik yöntemlerle ortaya konan “trigeminoservikal refleks (TSR)”’in tıp litertüründeki iyi metodize edilmiş ilk uygulaması ülkemizde, Ege üniversitesi Nöroloji kliniğinde yapılmıştır (Ertekin ve ark, 1999, 2001). Bu çalışmada trigeminal sinirin supraorbital ve infraorbital dallarına elektrik uyarımı verilerek derin ense kaslarından kayıtlama alınarak TSR’ ler elde edilmiştir. Bu çalışmalarda ayrıca glabella üzerine bir elektronik tetiklemeli bir çekiç ile aynı refleks elde edilmiş ve refleksin komponetleri ortaya konmuş; bu refleksin ense sertliği ve bazı servikal ağrıların altında yatan mekanizma olduğu ileri sürülmüştür.
Nazal refleksler
Nazal mukozanın irritasyonu ile (dokunma, irritan ucucu madde, koku vs)nhapşırma şeklinde refleks yanıt oluşur, bu reflekse perinazal yüz kasları, nazofaringeal ve torasik kaslar gibi pek çok kas grubu katılır. Efferent yolun spinal düzeyde plurisegmental (trigeminal motor, fasial, glossofaringeal, vagal, servikal ve torasik motor merkezler) niteliğine rağmen, afferent yolu trigeminal sinir oluşturur. Bu refleksin ipsilateral yüz kaslarını ilgilendiren bölümü Bechterew’in nazal refleksi olarak adlandırılmaktadır.
Yüzün mimik kaslarını innerve eden ağırlıklı olarak motor bir kraniyel sinirdir. Motor lifler dışında tükrük ve salgı bezlerini innerve eden parasempatik, ağız ve nazal kavitede mukozal yüzeyleri innerve eden duysal sinir liflerine sahiptir. Bunlara ek olarak kulak zarı, dilin ön 2/3’ünde tat duyumu ve yüz mimik kaslarının proprioseptif duyumunu da sağlamaktadır.
Parasempatik ve duysal lifleri taşıyan bölümü nervus intermediyustur. Fasiyal sinirin motor dalları n. İntermediustan sonra yer alırlar. Sinirin motor dalı yüzde 2 ana dala ayrılır: a)Temporofasiyal b)Servikofasiyal dal. Motor dal bu iki ana dala ayrılmadan önce digastrik ve stilohyoid dallarını verir. Bu dalcıkların innerve ettiği kasların yutma işlevinde rolü olduğu sanılmaktadır (Ertekin ve ark 2002) Temporofasiyal dal temporal ve zigomatik dallara ayrılır. Temporal dal frontal kası innerve ederken, zigomatik dal orbicularis okuli ve ala nazi kaslarını innerve etmektedir. Sinirin servikofasiyal dalı bukkal, mandibular ve servikal dallara ayrılır. Bukkal ve mandibular dallar orbikularis okuli ve diğer perioral kasları innerve ederken, servikal dal palatismayı innerve eder.
Yüzde pek çok mimik kası bulunmaktadır. Fasiyal sinir innervasyon özellikleri de dikkate alınarak yüz mimik kasları her iki akustik meatustan geçen transvers bir çizgi ile alt mimik ve üst mimik kas grupları olarak ikiye ayıracağız. Alt mimik kas grubunun önemli kası orbikularis oris, üst mimik kas grubunun önemli kasları ise orbikularis okuli ve frontal kaslardır. Bu fasiyal kaslar fasiyal sinir motor muayenesi sırasında mutlaka muayene edilmelidir.
Fasiyal sinir ve onun ilişkili olduğu nukleuslar ponsta n.abdusens ve trigeminal sinir nukleusları civarında ponsta yerleşiktir. Bu nukleuslar: fasial sinir motor nukleusu, solitar traktus nukleusu, superior salivatuar ve lakrimal nukleuslardır. Bu nukleuslardan çıkan lifler 2 dal halinde (Fasial sinir motor kökleri ve nervus intermedius) ponstan çıkarak, nervus statoakustikus ile birlikte internal akustik kanala girer. Fasial sinir stilomastois foramenden kranium kemikleri dışına çıkar. İnternal akustik ağız ile stilomastoid foramen arası fasiyal sinir segmentinde fasiyal sinir dışarı çıkmadan önce nervus stapedius araclığı ile stapez kasa verdiği innervasyon klinik olarak, periferik fasiyal paralizinin tanısında bizlere önemli ipuçları sağlar. Fasiyal sinir kafa kemikleri içinde bulunan bu segmentinde ilk önce büyük superfisial petrosal dalını, ardından nervus stapediusu en son olarak ta chorda timpani dallarını vermektedir. Stilomastoid foramen sonrası bölümde ilk önce posterior auriküler dalı, ardından digastrik ve stilohyoid sinir dallanmalarını vermektedir. Sinir bu sırada parotid bez içinde seyretmektedir. Fasiyal sinir parotid bezden çıktıktan hemen sonra mimik kaslarını innerve eden tempofasiyal ve servikofasiyal divizyonlara ayrılmaktadır (şekil).
Tükrük, lakrimal bezlerin innervasyonu nukleus salivatoryus superior tarafından sağlanmaktadır. Bu nukleustan çıkan lifler ponstan nervus intermedyus yoluyla ayrılarak genikulat gangliona ulaşırlar. Genikülat gangliondan chorda timpani ve büyük süperfisial petrosal sinir yolları ile hedef bezlere ulaşılır.
Fasiyal Sinir Motor Muayenesi
Yukarıda sözedildiği gibi yüz mimik kasları fonksiyonel olarak üst ve alt mimik kas grupları olarak ikiye ayrılır. Eskiden bu yana fasiyal sinir motor nukleusunun 2 bölümden oluştuğu, bir bölümü alt mimik kas grubunu innerve ederken, diğer bölümün üst mimik kas grubunu innerve ettiği genel kabul görmüş bir görüştür. Buna göre üst mimik grupla ilgili nukleus kısmı her iki motor korteksten innervasyon alırken, alt mimik kas grubunun yalnızca kontrlateral motor korteksten innervasyon aldığı kabul edilerek, periferik ve santral fasiyal paralizi mekanizmaları açıklanır. Buna göre santral fasiyal paralizi fasiyal sinir motor nukleusundan yukarda yer alan santral sinir sistemi yapılarından kaynaklanan paralizi kastedilir. Santral fasiyal paralizide üst mimik kas grubunun 2 yanlı, alt mimik kas grubunun tek yanlı innervasyonu nedeni ile üst taraf normal kalırken, alt mimik grubunda paralizi oluşacaktır (şekil).
Fasiyal sinir motor sistem bakısına öncelikle inspeksiyon ile başlanır. Fasiyal kasların konuşurken, gülerken vs, mimik işlevlerine katılımı, yüzün simetrisine bakılır. İnspeksiyon sırasında özellikle palpebral fissüre, göz kırpmanın simetrikliğine, alın çizgilerine, nazolabial oluğa bakılır. Alın ve palpebral çizgilerin diğerine göre silikleşmesi üst mimik kas grubunda, nazolabial oluğun silikleşmesi ise alt mimik kas grubundaki paraliziyi gösterir.
Fasiyal kasların kas gücü muayenesi aktif olarak alt ve üst kas gruplarında ayrı ayrı yapılmalıdır. Frontal kas muyenesi için hastadan kaşlarını yukarı kaldırması istenir, iki taraf arasında asimetri olup olmadığına bakılır. Orbikülaris okuli kas grubunu muayenesi için hastadan gözlerini sıkıca kapaması istenir, bu sırada hastanın göz kapakları hekim tarafından açılmaya çalışılır, daha az direnç gösteren veya gözünü hiç kapatamayan tarafta parezi saptanmış olur. Orbikülaris oris veya alt mimik kas grubu muyanesi için ağzı sirküler bir şekilde sarmış olan bu kasın fonksiyonu doğrultusunda hastadan ıslık çalması veya yanaklarını şişirmesi istenir. İşlevi ağzı kapatmak olan bu kasın tek yanlı parezisinde bu hareklerin o yanda yapılamadığı saptanır.
Fasiyal sinir innervasyonlu yüzde yer almayan diğer kaslar, palatisma, digastrik kas ve posterior auriküler kaslardır. Posterior auriküler kas kulak kepçesi arkasında yerleşik volanter kontrolü belirgin olamayan dolayısla parezi bulguları pratikte kolaylıkla ortaya konamayan bir kastır. Muhtemel fonksiyonu kulak kepçesini geriye doğru çekmektir. 80 dB üstü yüksek ses uyarımı muhtemel yüksek sese karşı bir korunma reaksiyonu olarak, yaklaşık 10 milisaniyede ortaya çıkan refleksi elektrofizyolojik olarak gösterilmiştir (Posterior auriküler refleks). Pratik olarak digastrik, stilohyoid ve palatisma kaslarının muayenesi yapılmaz.
Fasiyal sinir innervasyonlu diğer bir kas timpan zara yapışık ve zarın gerginliğini ayarlayan stapez kasıdır. İstemli kontrolü olmayan akustik refleks üreten bir kastır. Bu kas, timpan zarı yüksek ses uyarısında veya bir başka deyimle zarın yüksek basınca maruz kalma durumunda ortasından çekerek, gerginliğini azaltan dolasıyla gelen basıncın travmatik etkisini, şiddetini düşüren bir özellik gösterir. Fasiyal sinirin stilomastoid foramen öncesi lezyonunda bu kasta paraliz oluştuğundan, yüksek volumlü seslerin şiddeti düşürülemediğinden fasiyal sinir tutuluşu olan tarafta hiperakuzi oluşacaktır. Bu bulgu Bell paralizi (stilomastoid foramen sonrası lezyon) ile daha proksimal fasial sinir lezyonunu ayırmakta çok önemli bir bulgudur. Fasial sinir tutuluşuna ayrıca 8. sinir tutuluşunun da eklenmesi (hipo veya anakuzi ile belirgin) internal meatus düzeylerinde veya daha proksimalde örneğin serebellopontin köşede bir lezyonu işaret ediyor oluşu ile ayrıca önem taşımaktadır.
Fasiyal Sinir Duysal Muayenesi:
Fasiyal sinir büyük oranda motor bir sinirdir. Duysal muayene dilin 2/3 ön bölümünün tat duyumu ile yapılabilir. Tat duyumu muayenesi tatlı, tuzlu, ekşi ve acı tatlar ile ayrı ayrı yapılmalıdır. Tat duyumu bozukluğuna “ageusia” veya “hipogeusia” denir. Parageusia anormal tat duyumlarıdır. Hastalar bunu ağzında “metalik”, “acımsı” bir duyum olarak tanımlayabilirler, çoğunlukla çeşitli ilaçların yan etkisi olarak görülmektedir. Dildeki tat duyumu “elektrogustometre” adı verilen bir araçla ölçülebilmektedir. Dil üzerinden geçirilen 1-2 miliamperlik anodal bir akım “buruk, metalik” bir tat duyumuna neden olur (dilimize bir pilin pozitif kutbunu değdirdiğimizde hissettiğimiz duyum). Bu cihaz bu özelliği kullanarak tat duyumu eşiğini saptayabilmektedir.
Fasiyal sinir ekstereoseptif duyumu sağlağı yüzeyler az ve muayenesi zordur. Bunlar eksternal oditer kanal (dış kulak yolu) ve timpan zardır. Bu alanlar aynı zamanda trigeminal, glossofaringeal, vagal ve büyük auriküler sinirlerden de innervasyon alır. Bu nedenle bu bölgenin duysal muayenesi yalnızca fasial sinire ait olmayacağından fasiyal sinirn duysal muayenesi yalnızca tat muayenesi ile sınırlı kalır.
Fasiyal Sinir Refleks Muayenesi
Klinik yönden en önemli fasiyal sinir ilşkili refleksler korneal ve palpebral reflekslerdir. Bir yanda periferik tipte fasiyal paraliz varlığında bu reflekslerde kayıp ortaya çıkmaktadır. Bu tip refleksler; glabella refleksi ve kornea refleksidir.
Glabella Releksi (Orbikülaris Okuli Refleksi): Glabella veya supraorbital sinirin çıktığı çukura orbita civarı kemik yapı üzerine perküsyon uygulandığında gözleri kapama şeklinde iki yanlı refleks bir yanıt oluşur. Arda arda perküsyon uygulandığında en fazla 10 perküsyon sonrası alışma fenomeni gelişir ve refleks elde edilemez olur. Ancak suprasegmental inhibitör mekanizmaların etkilendiği bazı hastalıklarda (Parkinson hastalığı, pseudobulber paralizi gibi) alışma fenomeni oluşmaz ve refleks sürekli olarak hatta giderek artan bir şiddetle elde edilebilir, buna “glabella alışmama” veya “Meyerson delili” denir.
Gözleri kapama ile sonuçlanan fasiyal sinir aracılı refleksler başka daha vardır. Bunlar akustiko-palpebral, kokleopalpebral, viziopalpebral, optikofasiyal reflekslerdir.
Yüz kaslarında kontraksiyonla seyreden bir diğer refleksler primitif refleksler arasında sayılan bazı reflekslerdir, bunlar: palmomental refleks, snout refleksi, arama ve emme reflekslerdir.
Fasiyal Sinir Salgı Fonksiyon Muayenesi
Fasiyal nukleuslar sonrası fasiyal sinir lezyonlarında lakrimasyon (gaz yaşı) veya salya ifrazatında azalma veya artış gibi anormallikler görülebilir. Lakrimasyon, alt göz kapağı altına bir filtra kağıdı değdirerek göz yaşının emilmesi yoluyla salgının saptanması ie muayene edilebilir (Schirmer testi). Ağız salgısını muayene etmek oldukça zordur, ancak basit olarak dilin dışarı çıkarılması istenip dil üzerine bir damla limon damlatıp refleks olarak salya ifrazatının ağızda birikimi görülebilir. Bu şekilde sublingual ve submaksillar tükrük bezleri muayene edilebilir.
Ağızda tükrük salgısının azlaması ile oluşan ağız kuruluğu xerostomi, göz kuruluğu ise xeroftalmi olarak adlandırılır.
Statoakustik sinir muayenesi
Glossofaringeal sinir muayenesi
Dil ve farinks bölgesini innerve eden kraniyel sinirdir. Dil arka üçte birini, farinks arka duvarı, tonsiller bölge, kulak kanalı ve timpan zarın duyusunu sağlar. Motor lifleri nukleus ambigiustan çıkar, bu nukleus bulbusta yerleşiktir. Farinkse giden dalları stilofaringeus kasını innerve eder. Bu kas farinksin arka duvarında yerleşiktir ve farinksin yukarı çekilmesini sağlar. Glossofaringeal sinirle ilgili kortikal merkez presentral girusun alt bölümündedir ve bu sinir bilateral innervasyona sahiptir. Glossofaringeal sinirin otonomik sekretuar lifleri inferior salivatör nukleustan çıkar.
Glossofaringela sinir kafatasından foramen jugulare yoluyla çıkar, internal juguler ven, karotid arter arasında aşağı iner ve farinkse ulaşır.
Glossofaringeal sinir muayenesi: Sinirin duysal muayenesi ulaşma zorluğu nedeni ile pratikte yapılmaz. Sinirin motor fonksiyonunun muayenesi için hastanın ağzı açılarak, palatal arkın yüksekliğine bakılır. İstirahat sırasındak tek yanlı veya bilateral arkta düşüklük sinirin etkilenmiş olduğu anlamına gelir. Glossofaringeal sinirin innerve ettiği stilofaringeal kasın önemli fonkisyonu istirahat sırasında palatal arkın yukarda tutulmasıdır.
Glossofaringeal sinir öğürme ve palatal refleks oluşumuna katılır. Öğürme refleksinin afferent yolunu glossofaringeal sinir efferent yolunu ise nervus vagus yapar. Öğürme veya “gag” refleksi muayenesi için bir çubuğun ucuna pamuk sarılarak faringeal duvara dokunulması ile elde edilir. Palatal refleks muayenesi için ucunda pamuk sarılı çubuk yumuşak damağa veya uvula bölgesine dokundurulur. Orta hatta dokunulursa palatal arkta her iki tarafta aynı anda yükselme görülür. Orta hattın iki yanına tek taraflı olarak dokunulduğunda refleks yanıt dokunulan yanda daha güçlü olarak elde edilir. Öğürme refleksinde olduğu gibi palatal refleksin de afferent yolunu glossofaringeal sinir, efferent yolunu nervus vagus yapar.
Glossofaringeal sinirin izole lezyonu son derece nadirdir. Çoğunlukla nervus vagus ile birlikte tutulum görülür ve yutma bozukluğuna neden olurlar. Glossofaringeal sinire ait nevralji bu sinire ait görülen önemli hastalıklardan biridir, bu konudan kraniyel nevraljiler bölümünde sözedilmiştir.
Nervus vagus en uzun kraniyel sinirdir ve fonksiyonları yönünden glossofaringeal sinirle birlikte ele alınır. Nervus vagus toraks ve abdomendeki visseral organların otonomik – duysal, farinks ve larinksin motor innervasyonunu sağlar. Ayrıca dış kulak yolu ve arka fossanın duysal innervasyonunu temin eder.
Nervus vagusun farinks ve larinks kaslarını innerve eden motor dalları bulbusta yerleşik nukleus ambligius ile sağlanır.Motor lifler farengeal sinir ile farinks kaslarını, superior laringeal sinir ile inferior konstriktör ve krikotroid kasını, rekürren laringeal sinir ile larinks internal kaslarını innerve eder. Nervus vagusun otonomik dalları vagus dorsal nukleusundan çıkar. Nervus vagusun motor,, duysal ve otonomik lifleri birleşik bir halde foramen jugulare ile kafatası dışına glossofaringeal sinirle komşuluk halinde çıkar ve birlikte juguler ven, karotid arter trasesi boyunca aşağı inerler, nervus vagus ayrılarak, toraks ve abdomene ait liflerini taşımak üzere toraksa girer. Bazı dalları daha erken ayrılarak faringeal ve laringeal bölgeye ulaşır. Nervus vagus kalp, akciğer, bronş, ösefagus, mide ve barsaklara lifler vermektedir. Nervus vagusun bu otonomik özelliği dışında önemli fonksiyonu yutmadır.
Nervus Vagus Muayenesi: Vagusun motor dalları yumuşak damak, farinks ve larinks kaslarını innerve ettiğinden motor muayene bu bölge kaslarının fonksiyonlarına yönelik olmaktadır. Hastada ses ve yutma ile ilgili anormallikler görülür. Rekürren laringeal sinir etkilenmesine bağlı disfoni; tutuluş iki taraflı ise afoni görülür. Palatal kasların etkilenmesi ile nazone konuşma görülür. N. Vagus motor muayenesi için hastadan ağzını açması istenir, bu poziyonda iken dil bir dil basacağı ile bastırılarak yumuşak damak yüksekliği ve palatal arkın iki yanlı eşit yükseklikte olup olmadığına bakılır. Daha sonra hastadan “aaa” sesi çıkarması istenerek palatal arkın yükselmesi sağlanır. Bu muayene sırasında palatal arkın simetrisine bakılır, arkın yüksekliğinin düşük olduğu tarafta 10. sinir tutuluşu vardır. Bu yanda yumuşak damakta refleks kayıp vardır.
Sternokleidomastoid ve trapez kasları innerve eden saf motor bir kraniyel sinirdir. Kraniyel ve spinal iki bölümden oluşur. Kraniyel bölüm (ramus internus) hem fonksiyon hem de anatomik yakınlık nedeniyle nervus vagusun bir bölümü gibi kabul edilir. Nukleus ambigius yakınıdan bulunan nöronlardan kaynaklanırlar. Akksessör sinir kraniyel parçası juguler foramen lateralinden geçer ve vagus juguler foramen civarında sonlanır daha sonrasında da vagus motor dalları birlikte seyrederek orolaringeal bölgede bazı kasları innerve eder. Bu nedenle 11. kraniyel sinirden söz edilirken bu sinirin spinal parçasından sözedilir.
Spinal bölümü (ramus internus) oluşturan motor nöronlar bulbus alt seviylerinden başlayıp 4. ve 5. spinal segmentlere kadar ön boynuz ventral alanda yerleşiktir. Geniş bir alanda yerleşik nukleustan çıkan motor kökler birleşip lateral funikulus yanından kraniyuma doğru yükselip tek bir kök halinde foramen magnumdan kafa içine girer daha sonra kraniyel parça ve vagus ile birlikte foramen jugulareden kafatası dışına çıkarlar.
Yalnızca motor bir sinir olan nervus aksessoryusun muayenesi innerve ettiği sternokleidomastoid (SKM) ve trapez kasların kas gücü muayenesi ile yapılır. Boyun ön tarafında yerleşik sternokleidomastoid kaslar birlikte kasıldığında kafaya fleksiyon yaptırır. Tek yanlı kasıldığında başa aynı tarafta lateral fleksiyon yaptırırken çene karşı yöne döner. SKM kasın muayenesi için bu kasın fonksiyonları muayene edilir, kafanın öne doğru fleksiyon gücüne bakılır. SKM kasın tek tek muayenesi için hekim elini hastanın çenesinin bir yanına koyarak hastaya elini çenesi ile itmesi isteyerek kas gücü değerlendirir. Trapez kasın muayene için hekim her iki elini hastanın omuzları üzerine yerleştirerek hastadan omuzlarını yukarı doğru kaldırmasını isteyerek muayene eder. Kas gücü maksimal puanın 5 olduğu bir skala üzerinden değerlendirilir.
N. Aksessoryusun bir yanda lezyonu ile tek yanlı olarak SKM ve trapez kaslar etkilendiğinden aynı tarafta düşük omuz ve kafanın karşı tarafa doğru hafif lateral fleksiyonu görülür. Muayenede kas gücü kaybı ile birlikte bu kaslarda erime (atrofi) görülür. Travma, tümöral invazyon gibi nedenlerle tek yanlı N.Aksessoryus tutuluşu görülür.
Hipoglossal sinir muayenesi
N. Hipoglosus dilin motor siniridir ve dil hareketlerini sağlar. Bulbusta yerleşik nükleus hipoglossustan innervasyon alır. Nukleus hipoglossustan çıkan lifler, meduller retiküler formasyon ve inferior olivar nukleus ve piramis yakınından geçerek bulbustan ayrılır ve kafatasını foramen hipoglossus yoluyla terkeder. Sinir foramen hipoglosustan çıktıktan sonra iki dal halinde dil kaslarına ulaşır. Bu dallardan biri, boyunda aşağı inerek mandibulanın dirseğine ulaşır (Lingual dal). Buradan içe doğru dönüş yaparak submandibüler kaslar içinden geçerek dil kaslarına ulaşır. Hipoglosssal sinirin diğer dalı C1, 2 ve 3. servikal sinirle birlikte yol alarak daha sonra bu dallardan ayrılarak dile innervasyon taşır (Ansa hipoglossi). Serebral korteks düzeyinde dilin motor kontrolü presentral girusun alt bölümde temsil edilir. Hipoglossal innervasonlu kaslardan genioglossus kası tek yanlı ve çapraz innervasyona, diğer intrensek dil kasları ise bilateral kortikobulber innervasyona sahiptir.
Muayene
N. Hipoglossusun klinik değerlendirmesi dil ağız içinde yani istirahatte ve ve dil protüze iken yapılır. Muayene sırasında dilin görünümü (atrofi, fasikülasyon vb bulgular), güçsüzlük ve dil hareketlerinin hız ve becerisi değerlendirilir.
Muayene için hastanın ağzını açması istenerek dilin ağız içinde görünümüne bakılır. Tek yanlı hipoglossal bir lezyonda o tarafta dilde atrofi, plikalarda belirginleşme, dil ucunun sağlam tarafa doğru deviasyonu gözlenir. Bazende dil üzerinde ince seyirmeler (fasikülasyon) görülebilir. Dilin protüzyonunda sağlam genioglossus kasının etkisiyle tek yanlı lezyonda dil ucunun lezyon tarafına doğru deviasyonu izlenir. Hipoglossal sinirin bilateral infranükleer etkilenmesinde ki yanlı atrofi izlenir.
Motor sistem, serebral motor korteksten başlayarak spinal alfa motor nöron düzeyinde sonlanan piramidal sistem, alfa motor nöron ve sonrasında spinal sinir, pleksus, trunkus, periferik motor sinir ve kası içeren hareketi sağlayan ögelerin tümünü kapsar. Motor sistem muayenesi kas gücü, kas tonusü değerlendirmelerini içerir.
Kas gücü kasın maksimal kontraksiyonu ile elde edilen maksimal güç olarak kabul edilir. Kas gücünün tam olmayan kaybına parezi, tam kaybına pleji denmektedir.
Kas güçsüzlüğü tek bir kas veya kas grubunda olabileceği gibi bir vücut bölgesinde görülebilir. Yüzü içine alabilen tek yanlı kol ve bacağı tutan güçsüzlüğe hemiparezi veya hemipleji denir. Hemipleji/parezi yüzü de içine alıyorsa suprapontin karşı tarafta serebral bir lezyondan kaynaklanır. Dört ekstremite birden etkilendiğinde tetraparezi/pleji veya kuadriparezi/pleji denir. Başka bir bulgu olmadan kuadripleji en sık servikal spinal kord etkilenmesinde ortaya çıkar. Ancak her iki serebral hemisferin aynı anda lezyonu, pontin ve bulber bölgelerdeki geniş lezyonlarda da görülür. Anak bu durumda hastada bilinç bozukluğu ve ek kraniyel sinir tutuluşları da görülür. Kuadripleji akut gelişimli motor nöropati (Guillain Barre sendromu, porfiri vb) ve kas hastalıklarında da (Myasteni Gravis, periyodik paraliziler) görülebilir. Her iki alt ekstremitenin birlikte etkilenmesine paraparezi veya parapleji denir. Çoğunlukla parapleji tablosuna sfinkter tutuluşuna bağlı inkontinans eşlik eder. Servikal bölge altında torakal ve lomber spinal kord transvers tutuluşu ile meydana gelir. İki bacak, 1 kol yada 2 kol 1 bacak tutuluşu triparezi/ pleji olarak adlandırılır. Bunlardan 2 kol tutuluşu ile giden tablo “varildeki adam sendromu” olarak bilinir ve sıklıkla servikal spinal kord tutuluşu ile ortaya çıkar. Diğer bir güçsüzlük tablosu da hemipleji krusiata’dır. Bu ilginç ve nadir tabloda bir yanda kol karşı tarafta bacak tutuluşu mevcuttur. Hemipleji krusiata bulbusta piramis bölgesindeki küçük lezyonlar ile ortaya çıkmaktadır. Bir ekstremiteye giden piramidal lifler çapraz yapmadan, ötekine çapraz yaptıktan sonra bir tutuluş olmakta ve bu ilginç klinik ortaya çıkmaktadır.
Klinik kas gücü hastanın yer çekimine ve uygulanan karşı bir güce olan direncine göre 2 yöntemle yapılır. Bir ekstremitenin yer çekimine karşı koyabilme yeterliliği “parezi kanıtları” adı verilen testlerle değerlendirilir. Üst ekstremite için tanımlanış olan en bilinen parezi testi Reichmeister manevrasıdır. Buna göre hasta oturur veya ayakta iken her iki kolunu avuçlar yukarı ve kollar yere paralel şekilde (süpinasyon) öne uzatır ve 1 dakika süre ile bu postürde kalmaya çalışır. Parezi olan tarafta diğerine göre erken düşme görülür.
Alt ekstremite için tanımlanmış, çok kullanılan parezi testleri, Mingazinni, Barre, Grosse-Gosse ve Babinski’nin parezi delilidir. Son yıllarda tanımlanmış çapraz parmak testi de bunlar arasında sayılabilir. Aşağıdaki şekillerde bu testlerin nasıl uygulandıkları görülmektedir.
Kas gücünü klinik olarak değerlendirmenin diğer yöntemi hastanın kas gücünü yer çekimi ve bir kuvvete karşı direnç ile ölçen “İngiliz Tıp Konseyinin” 5 maksimal puan temelli skalasıdır. Buna göre:
0/5 Hiç hareket yok
1/5 Yer düzlemine paralel hafif hareket var, eklem hareketi sağlanamıyor
2/5 Yer çekimine paralel hareket var, eklem hareketi yapılabiliyor
3/5 Yer çekimine karşı hareket yapılabiliyor, ekstremitesini kaldırabiliyor
4/5 Dirence karşı olan güç göreceli olarak zayıftır
5/5 Tam kas gücü
Bu skala daha sonra geliştirilmiş, eski sisteme göre 4/5 kas gücü 2 ye ayrılarak (-4/5, +4/5) olarak ikiye ayrılmıştır. Unutulmamalı ki bu ölçekleme tamamen hekimin subjektif kararına dayanır, kas gücü hakkında ancak yaklaşık bir değer verebilir.
Alt motor nöron yani medulla spinaliste yerleşik alfa motor nöron ve distalindeki tutuluş, üst motor nöron ise alfa motor nöron üzerindeki santral sinir sisteminin motor yollarındaki tutuluşu ifade eder. Kas gücü azalması veya kas gücünün tamamen kaybı alt ve üst motor nöron tutuluşunda ortak bir bulgudur. Parezinin hangi sistem tutuluşuna ait olduğunu anlamak için yardımcı bazı bulgulardan da yararlanmak gerekir. Aşağıdaki tabloda bu iki sistem tutuluşundaki bulgular özetlenmiştir.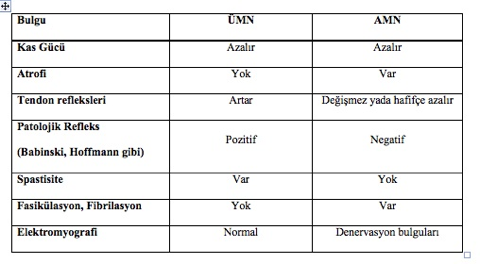
Yukarıdaki tabloda özetlenmiş farklar dışında güçsüzlüğün kas grubu veya vücut şeması üzerindeki dağılımı da bize ayırımda ipuçları verebilir. AMN hastalıkları jeneralize bazı formlar dışında (Motor nöron hastalığı, motor polinöropati, Myasteni Gravis gibi), belli bir pleksus, periferik sinir tutuluşuna bağlı olarak oluşur, buna göre yalnızca tutulan sinirin innerve ettiği kas gruplarında AMN tipi kas güçsüzlüğü görülür. ÜMN sendromunda tutuluş örneğin spinal kordta ise lezyon düzeyiyle ilişkili olarak parapleji veya kuadripleji gelişir. Beyin sapı yani bulbus veya ponsta tek yanlı lezyonlarda bir vücut yarısında güçsüzlük olur. Bu düzeyde kraniyel sinirlerin çoğunun çekirdekleri ( 4,5,6,7, 8, 9-10, 11 ve 12. kraniyel sinirler) yer aldığından lezyona ipsilateral bu kraniyel sinirlere ait bulgular ortaya çıkar. Bu tür lezyonlar sonuçları itibariyle beyin sapı sendromları olarak isimlendirilir.
Beyin sapı sendromları muayene
Beyin Sapı Sendromları
Mezensefalon lezyonlarına bağlı beyin sapı sendromları:
Bilindiği gibi mezensefalonda okulomotor sinir nukleusları ve trigeminal sinir ana duysal çekirdeği yer almaktadır. Ayrıca serebeller bağlantı lifleri (süperior serebeller pedinkül), yukarı bakış ile ilgili alanlar yer almaktadır. Mezensefalon lezyonlarında bunlara ait belirtiler görülebilmektedir.
Weber Sendromu: İpsilateral 3. kraniyel sinir tutuluşu ve inici, çapraz yapmamış kortikospinal yolların etkilenmesine bağlı olarak kontrlateral hemiparezi ortaya çıkar. okulomotor motor ve parasempatik nukleusların lezyonu sonucu, pupil dilatasyonu ve içe bakış paralizisi oluşur.
Benedikt Sendromu: Bu sendromda okulomotor sinir ve Rubral nukleus etkilenmesi ile ipsilateral okulomotor paralizi ve kontrlateral kore, tremor gibi hareket bozuklukları ortaya çıkar.
Claude Sendromu: Bu sendromda Benedikt sendromundan farklı olarak serebeller pedinkülün de etkilenmiş olması ile bir serebeller bulgular eşilk eder.
Parinaud Sendromu: Yukarı bakış alanlarının etkilenmesi ile konjuge yukarı bakış paralizisi, göz kapağı retraksiyonu, konverjans nistagmusu gibi belirtiler görülür. Pineal bölgeyi dolayısyla yukarı dorsal mezensefalik bölgeyi etkiliyen lezyonlarda ve hidrosefali de ortaya çıkabilmektedir.
Baziler Tepe Sendromu (top of the basilar):
Baziler arterin ikiye ayrıldığı tepe veya en rostral parçasında emboli sonucu baziler arterden sulanan beyin sapı ve alt serebral, serebellar alanlarda infarkt sonucu ortaya çıkar. Üst beyin sapı, talamus, temporal ve oksipital bölgeler etkilenir. Yoğun okulomotor bulgular, bilinç değişiklikleri ve görme alanı defektleri görülebilir.
Pons lezyonlarına ait beyin sapı sendromları:
Millard-Gubler sendromu: Pons düzeyindeki bir lezyonda piramidal lifler henüz çapraz yapmadığından karşı vücut yarısında parezi ortaya çıkar, eğer lezyon 6. ve 7. kraniyel çekirdeklerinin etkilemiş ise lezyona ipsilateral periferik tipte yüz felci ve aynı tarafta dışa bakış paralizisi görülür. Millard-Gubler sendromu çoklukla ventral pons lezyonu ile oluşur.
Foville Sendromu: Kaudal pons lezyonlarında görülür. Fasiyal sinir lifleri ve paramedian pontin retiküler formasyon (PPRF) ve kortikospinal yolların etkilenmesi ile, ipsilateral periferik tipte fasiyal paralizi, lezyon tarafında ipsilateral konjuge göz hareketleri kaybı ve kontrlateral hemiparezi ortaya çıkar.
Raymound Sendromu: Ventral medial ponsun tek taraflı lezyonlarında görülür. 6.kraniyel sinir lifleri etkilenirken 7. sinir korunur, sonuçta kontrlateral hemiparezi ve ipsilateral dışa bakış bozukluğu (nervus abdusens lezyonu) görülür.
Locked-in (kilitlenme) sendromu: İki taraflı median, ventral pons lezyonu ile oluşan oldukça ilginç bir sendromdur. Sıklıkla ventral ponsta kanama, bilateral paramedian arter infarktı, santral pontin myelinozis sonucu görülür. İki taraflı kritik bölgedeki lezyona bağlı olarak kuadripleji (kortikospinal lezyon), konuşamama (bilateral kortikobulber liflerin etkilenmesi) görülür. Kuadriplejik, ses çıkaramayan böyle bir hastaya yanlışlıkla koma tanısı konabilir. Bu hastalarda ponsta bulunan PPRF ve medial longitudinal fasikülüs (MLF) etkilendiğinden lateral konjuge göz hareketleri yapılamaz. Ancak yukarı ve aşağı bakış merkezleri mezensefalonda bulunduğundan korunur. Bilinçleri tümüyle açık olan bu hastalar dış dünya ile iletişim kuramamaktadır, hastanın dışarısı ile tek iletişim yolu yukarı ve aşağı bakıştır. Uzamış olgularda Mors alfebesine benzer yöntemlerle ilişki kurulabilmektedir.
Bu hastalarda assendan retiküler formasyon korunduğundan hastalar uyanıktır. Komada gibi görünen bu hastalara elektroensefalografi çekildiğinde alfa, beta dalgalarından oluşan uyanıklıklık EEG’si görülür. Bu nedenle locked-in sendromunda EEG’de görülen bu bulguya alfa-koma denmektedir.
Marie-Foix Sendromu: Ponsun lateral yüzünü etkiliyen lezyonlarda görülebilmektedir. Brkium pontisin harap olması ile serbeller bağlantılar kesintiye uğradığından ipsilateral ataksi görülmektedir. Ayrıca kontrlateral hemiparezi ve spinotalamik traktus etkilenmesi ile karşı vücut yarısında ağrı ve ısı duyumlarında kayıp görülmektedir.
Brissaud-Siccard Sendromu: Bu nadir sendromda tek yanlı fasiyal sinir irritasyon bulguları ile birlikte (hemifasiayal spazm) kontrlateral hemiparezi görülür. / sinir motor çekirdeği civarında nukleusta lezyon yapmaksızın irritasyona neden olan lezyonlarla oluşması muhtemeldir.
Bulber lezyonlara bağlı beyin sapı sendromları
Wallenberg sendromu (Lateral meduller sendrom)
En sık rastlanılan beyin sapı sendromlarından biridir. Sıklıkla posterior inferior serebeller arter (PICA) veya vertebral arter sulama alanında, bulbus lateral yüzünde infarkt sonucu meydana gelir. Vertebral arterin spontan disseksiyonlarında da sıklıkla görülebilmektedir. Bulbus lateral yüzünde ve serbellumdaki iskemi sonucu, ipsilateral palatal, faringeal paralizi sonucu disfoni ve disfaji (9, 10 KS motor nukleusunun tutuluşu), ipsilateral Horner sendromu (anhidrozis, enoftalmus, miyozis), ipsilateral yüz yarısında hipoaljezi (trigeminal spinal nukleus tutuluşu), ipsilateral serebeller bulgular (inferior serebeller pedinkül ve serebellum tutuluşu), kontrlateral vuüt yarısında hipoaljezi ve termoanestezi (spinotalamik yol etkilenmesi) ,vertigo, bulantı, kusma ve nadiren hıçkırık görülür.
Medial medüller sendrom
Bu sendrom vertebral arter, baziler arter alt segmentleri ve anterior spinal arterin aterosklerotik tıknaması ile oluşur. Bu arterler bulbusun orta bölümünü sular. Bu alanda gelişen bir iskemi ile dilde ipsilateral 2. motor nöron tipi tutuluş (parezi, atrofi ve fibrilasyon) ve kontrlateral hemiparezi, kontrlateral derin duyu kaybı (pozisyon ve vibrasyon duyum bozukluğu) görülmektedir. Medial medüller sendrom tek yanlı veya iki yanlı oluşabilir.
Refleks organizmanın iç veya dış bir uyarana verdiği motor veya otonom yanıt olarak tanımlanabilir. Nörolojik açıdan refleksler organizmanın sensoriyel uyaranlara verdiği motor yanıtlardır. İnsanda refleksler 4 ana başlıkta toplanabilir:
1)Derin tendon refleksleri (proprioseptif refleksler)
2)Yüzeyel Refleksler (cilt üzerine uygulanan duysal bir uyarıya verilen bölgesel kas cevabı)
3)Patolojik Refleksler
4)İlkel Refleksler (Yaşamın ilk yıllarında görülen daha sonra kaybolan reflekslerin yeniden elde edilebilirliği)
1) Derin Tendon Refleksleri
Derin tendon refleksleri (DTR) fizyolojik anlamda germe refleksleri olarak da adlandırılır. Bir kasa uygulunan ani bir germe kasta kontraksiyon yanıtına neden olur.Kasın boyunda ani uzama intrafuzal kas liflerinde uzamaya neden olur, bu uzama uyarılan reseptörler grup Ia lifleri yoluyla bu sinyalleri medulla spinalise taşırlar. Klinik olarak kasın boyunda uzama bir refleks çekici aracılığı ile kasın tendonuna vurulması ile sağlanır (Şekil).Medulla spinalise ulaşan sinyaller aynı kasa ait motor nöronları uyarırken, inhibitör internöronlar aracılığı ile antagonist kasa ait alfa motor nöronlarda inhibisyon yaratırlar. Bu segmental refleks çemberinin çalışması ile agonist kasta kontraksiyon oluşurken antagonist kasta gevşeme olur (Şekil).
DTR’ler yalnızca uyarının verildiği kasta ortaya çıkar, yakın kas gruplarına veya karşı ekstremiteye yayılması ancak patolojik bazı durumlarda ortaya çıkar. DTR’leri segmentaldir. DTR’ler klinik olarak radikülopati gibi lokalize nörolojik tutuluşlar ile üst motor nöron tutuluşlarının varlığını ortaya koymak için kullanılır. Klinikte en sık kullanılan DTR’leri ve spinal segmentleri aşağıdaki tabloda gösterilmiştir

DTR’leri elde edildikleri şiddete göre derecelendirilir.

Yukarıdaki şemada DTR’inin “Canlı” ile “Artmış” olması arasındaki fark, ilkinde patolojik refleks ve klonusun olmamasıdır. Klonus patolojik ölçüde artmış DTR’ nin bir yan özelliği gibi kabul edilir.
Klonus bir kasa görece olarak uzun süreli bir germe uygulandığında o kasta ortaya çıkan ardışık, ritmik, tremoru andırır kasılmalardır. Klinik olarak Aşil, patella ve el bileği klonusları değerlendirilir. Aşil klonusuna bakmak için, hekim ön kolunu hastanın bacağı altına yerleştirerek askıya alır ve ekstremiteyi yerden biraz yüksekte tutar, diğer eli ile ayağı tutarak ayağı hızla dorsal fleksiyon konumuna getirir ve o şekilde tutar. Hastada klonus mevcutsa hastanın ayak bileğinde ritmik bir hareket ortaya çıkar. Patella klonusu için, hasta sırtüstü yatar pozisyonda iken , hekim hastanın patellasını kadudal ve rostral tarafından iki eli ile kavrar ve patellayı hızla aşağı yani ayak yönünde iter ve patellayı o pozisyonda tutar. Bu şekilde patellaya yapışan uyluk ekstensör kaslarını germiş olur. Şayet patellada aşağı-yukarı doğrultuda ritmik bir hareket görülürse patella klonusu pozitiftir. El bileği klonusu için, hasta kolunu yere paralel öne doğru uzatmış iken, hekim bir eli ile eli diğer eli ile ön kolu tutarak el bileğini hızla dorsifleksiyona getirir ve o pozisyonda tutar. Klonus varlığında, el bileği dorsifleksiyonda tutulurken, el bileğinde yukarı-aşağı ritmik bir osilasyon başlar. Klonus varlığı ÜMN tutuluşu lehinde kuvvetli bir bulgudur ve klonusa çoğunlukla kas tonusu artışı buna eşlik eder.
Kas tonüsü, spontan kasın gerginliğini ifade eder. Bir başka söyleyişle kasın pasif eklem hareketi sırasında gösterdiği direnç olarak da tanımlanabilir. Tonüsün artmasına hipertoni, azalmasına hipotoni denir. Hipertoni spastisite ve rigor olarak 2 tipte görülür. Spastisite inici kortiko-bulbo-spinal yolların etkilendiği durumlarda görülürken, rigor Parkinson Hastalığı gibi ekstrapiramidal sistem hastalıklarında görülmektedir. Spastisitenin hemen daima parezi ve pleji ile birlikte görülmesi spastistisitenin bir piramidal lezyon bulgusu olduğu yolunda yanlış bir kanı oluşturabilir. Hayvan çalışmalarında izole piramidal sistem lezyon modellerinde spastisite değil aksine hipotoninin oluştuğu gösterilmiştir. Spastisitenin piramidal sistem dışı beyin sapı inici motor yolların özellikle retikülospinal traktusun etkilenmesi ile ortaya çıktığı kabul edilmektedir.
Spastisite üst motor nöron tutuluşunda ortaya çıkan kas tonüsü ve derin tendon reflekslerinde hıza bağımlı artış ile belirgin bir hareket bozukluğu olarak tanımlanır. Serebral palsi, inme, spinal kord yaralanması, multiple skleroz, anoksi ve nörodejeneratif hastalıklarda görülebilir. Spastisite vucüt şeması üzerinde özel bir dağılım gösterir. Üst ekstremitede esas olarak fleksör kas gruplarında, alt ekstremitede ise ekstensör kas gruplarında tonüs artışı izlenir. Üst ekstremitede dirsek pasif olarak açılmaya çalışıldığında belirgin bir direnç ile karşılaşılır, oysa dirseğin fleksiyon yönündeki hareketi daha kolaydır. Benzer durum alt ekstremitede de görülür. Spastisite pasif eklem hareketinin hızında bağlıdır, dirsek hızla açılmak istenirse daha belirgin bir dirençle karşılaşılır. Spastisite muayenesi sırasında görülebilecek bir bulgu “sustalı çakı” belirtisidir. Eklem direncin aksi yönünde hızla açılırken aniden direncin çözülmesi durumudur.
Ekstrapiramidal sistem hastalıklarında görülen rigor, hem agonist hem de antagonist kas gruplarında aynı anda görülen tonüs artışıdır. Spastisitede bu kas gruplarından yalnızca biri etkilenmiştir. Agonist ve antagonist kaslardaki aynı anda olan tonus artışı nedeni ile eklemin her yöndeki hareketinde aynı oranda direnç görülür. Rigor muayenesi sırasında “dişli çark” belirtisi görülür. Burada muayene edene tıpkı bir dişli çarkı açıyormuşçasına kademeli bir dirençle karşılaşır.
Diğer bir tonus değişikliği paratonidir. Gegenhalten belirtisi de denen bu durum diffüz serebral veya bilateral frontal bölge tutuluşlarında görülür. Tıpkı rigorda olduğu gibi hem agonist hem de antagonist kaslarda eş zamanlı tonus artışı vardır. Rigordan farkı dişli çark belirtisinde olduğu gibi kademeli veya kesintili bir tonuş değişikliği görülmez, adeta plastik veya kurşun bir boruyu büker gibi bir his bırakır. Genellikle üst ekstremitlerde daha belirgindir.
Hipotoni normal tonüste azalmadır. Muayene edene gevşek bir ekstremite duyumu verir. Spastistede DTR artışı olduğu gibi hipotonide de refleks değişiklik vardır; refleks yanıttan sonra ekstemite salınımına devam eder (pandüler refleks). Serebeller sendromlar ve bazı ekstrapiramidal sistem hastalıklarında görülür (Kore).
Kas tonusü muayenesi boyun, üst ekstremite ve alt ekstremitede yapılır. Boyunda başın öne ve arkaya pasif hareketi, kolda omuz , dirsek ve el bileğinde, alt ekstremitede ayak bileği ve diz ekleminde muayene edilir. Boyun ve omuz kuşağı kaslarında tonüs muayenesi veya bir başka deyişle rigor aranması ekstrapiramidal sistem hastalıklarında özellikle önemlidir, çünkü bu hastalıklarda tonüs değişikliği proksimal gövde kaslarında daha belirgindir.
Bölgesel eksteroseptif bir uyarana (dış uyarı) o civar kaslarda görülen kasılma yanıtıdır. Genellikle sivri bir cisimle (iğne) cildin çizilmesi ile elde edilir. Başlıca yüzeyel refleksler şunlardır:
a) Plantar refleks
b) Kremaster refleksi
c) Anal refleks
d) Karın cildi refleksi
e) Göz kırpma refleksi
Plantar refleks: Ayak tabanının sivri bir cisimle çizilmesi ile ayak ve ayak parmaklarında görülen plantar fleksiyon yanıtıdır.Duysal ve motor yolları S1 spinal düzeyindedir. Plantar refleks sırasında ekstensör tipte bir cevap oluşursa buna Babinski yanıtı denmektedir. Patolojik refleksler konusunda buna yeniden değinilecektir.
Kremaster refleksi: Uyluk iç yüzünün çizilmesi ile aynı tarafta kremaster kasının kasılması ile testiste yukarı doğru çekilme olmasıdır. Spinal segmenti S1-S2 dir.
Bulbokavernöz refleks: İntraabdominal basınçta ani artış gibi (öksürme) yöntemlerle elde edilebilirse de penis başına perküsyon ile bulbokavernöz kasta palpasyon ile kontraksiyon farkedilebilir. Spinal segmenti S1-4 tür. Sıklıkla kauda equina sendromunda ve kortikospinal traktus tutuluşunda etkilenir. Bu refleksin elektrofizyolojik yani EMG ile inceleme yöntemi ilk kez Ertekin C. Tarafından tanımlamıştır. Elektrofizyolojik incelemesi daha fikir vericidir.
Anal refleks: Anüs çevresi cildin çizilmesi eksternal anal sfinkter kaslarında kontraksiyon yani anüste büzülme ortaya çıkar. Spinal segmenti S1-4’tür. Refleksin kaybı sıklıkla kauda equina lezyonlarında görülmektedir.
Karın cildi refleksi: Karın bölgesi üst, orta ve alt olmak üzere 3 kadrana ayrıldığında her kadranın dıştan orta orta hatta doğru cildin çizilmesi ile çizilen bölgede kontraksiyon görülür. 3 segmente yapılıyor olması ile o segmentin değerlendirmesi mümkün olur. Üst segment , orta segment, alt segment den innervedir. Karın cildi refleksi muayenesi Şekil.. de gösterilmiştir. Karın cildi refleksi sıklıkla kortikospinal traktus tutuluşlarında parezinin olduğu tarafta tek yanlı olarak kaybolur.
Göz Kırpma Refleksi: Visseral refleksler sınıfına sokulabilirse de yüzeyel refleksler içinde yer alır. Kornea ile skleranın birleştiği yer olan limbusa pamukla dokunuluarak her iki gözde aynı anda göz kırpma varlığı ile araştırılır. Refleksin afferent yolunu N. trigeminus efferent yolunu N. Fasiyalis oluşturur. Bu yollar üzerindeki lezyonlarda tek ya da iki yanlı olarak kaybolabilir. Örneğin periferik fasiyal sinir paralizisinde refleks lezyon tarafında tek yanlı olarak kaybolmuştur.
Göz kırpma refleksi glabella üzerine uygulanan perküsyon ile de elde edilir. Eğer perküsyon ardarda sürdürülürse 3-4 vuruştan sonra sonra reflekse alışma fenomeni ortaya çıkarak refleks elde edilemez olur. Parkinson hastalığı gibi ekstrapiramidal sistem hastalıkları ve Alzheimer hastalığı gibi nörodejeneratif hastalıklarında bu normal alışma fenomeni olmaz. 10 kezden daha fazla perküsyon ile refleksin hala elde edilebilirliğine “Glabella Alışmama” veya “Meyerson delili” denir.
Normalde elde edilemiyen ancak bir santral sinir sistemi disfonksiyonu varlığında ortaya çıkan reflekslerdir. Üst ekstremitede Hoffman, alt ekstremitede Babinki refleksi bunlardan en sık değerlendirilenlerdir. Bu reflekslerin muayenesi Şekil… de gösterilmiştir. Babinski yanıtı kortikospinal traktus tutuluşunu gösteren önemli delillerden biridir. Palntar refleks anlatılırken söz edildiği gibi ayak tabanı lateral kenarının 3. parmak seviyesine kadar çizilmesi esas olarak ayak başparmağında dorsifleksiyon veya ekstansiyon olması ile Babinki yanıtı pozitif kabul edilir. Bazen ayak başparmağı dorsifleksiyonuna diğer ayak parmakları eşilk ederek yelpaze şeklinde açılır, buna Babinski yelpaze delili denir. Kortikospinal lezyonlarda bazen tek yanlı olarak ayak tabanı çizilmesine hiç bir yanıt olmaz. Buna bulgu “Babinski ilgisiz” olarak adlandırılır. Periferik duysal sinirlerin etkilendiği durumlarda iki taraflı olarak elde edilemez.
İlkel veya primitif refleksler
Serbest kalma fenomeni olarak ta isimlendirilen bu refleksler normal olarak yenidoğanlarda belli bir süreye genellikle 1 yaşa kadar normal olarak görülen daha sonra santral sinir sisteminin matürasyonu ile kaybolan reflekslerdir. SSS’de matürasyonla birlikte bu refleksler üzerine inhibisyon gerçekleşir. Bu reflekslerin yeniden ortaya çıkması yaygın, bilateral hemisferik lezyonlarda, frontal lob infarkt ve tümörlerinde, pseudobulber paralizilerde, Parkinson hastalığı ve Alzheimer hastalığı gibi nörodejeneratif hastalıklarda görülmektedir.
Bu reflekslerden biri yukarıda göz kırpma refleksi konusunda söz edilen Glabella refleksinin alışma özelliğinin kaybıdır.
Arama ve emme refleksi: Ağız civarına dokunulduğunda hastanın dokunan nesneyi başını çevirererk araması ve emme çabasıdır.
Snout Refleksi: Hastanın dudak sınırlarna bir refleks çekici ile hafif bir perküsyon yapıldığında ağızda görülen büzülme reaksiyonudur.
Çene Refleksi: Normal bireylerde belirgin olarak alınamıyan bu refleks pseudobulber paralizi gibi bilateral hemisferik disfonksiyon durumunda, Amiyotrofik Lateral Skleroz (ALS) gibi bilateral kortikospinal yol tutuluşunda belirgin olarak ortaya çıkar. Bu refleksin afferent ve efferent yolu trigeminal sinirdir. Ağız hafifçe aralık iken çene üzerine aşağıya doğru refleks çekici ile vurulduğunda çenede kapanma reaksiyonu görülür.
Palmomental Refleks: Avuç içi sivri bir nesneyle çizildiğinde aynı taraf mental kasta kontraksiyon görülmesidir.
Grasp refleksi: Hastanın avuç içine bir nesne ile dokunulduğunda hastanın o nesneyi istem dışı tutma çabasıdır. Bu hastalar ile tokalaşıldığında, tuttukları eli bırakamazlar, bırakmaları istendiğinde dahi bunda başarılı olamıyabilirler. Grasp refleks bazen zorlu olarak ortaya çıkabilir, hasta burada elinde mutlaka birşey tutmak zorundadır, bu nedenle yattığı yerde bile tutacak birşey arar, çarşaf ve yorganı tutar, buna zorlu grasp refleks veya groping denir.
Periferik duysal sinir sistemi muayenesi duyumalrın özelliğine göre 3 ayrılarak yapılır:
a)Eksteroseptif duyumlar( yüzeyel duyu)
b)Proprioseptif duyumlar (derin duyu)
c)Kortikal duyumlar
Yüzeyel duyular kabaca ağrı, ısı, dokunma duyumlarını içerir. Periferik sinir sisteminde ağrı ve ısı duyusu ince çaplı, miyelinden fakir lifler aracılığı ile (Clifleri ve Adelta lifleri) SSS’ne taşınır. Bu duyular, omurilik arka boynuzda, substansia jelatinoza (lamina 2), lamina IV e lamina V e ulaşıp, orada aynı seviyede karşı tarafa geçerek spinotalamik yol aracılığı ile talamusa ve ardından primer kortikal duyu alanlarına taşınır. Dokunma duyusu PSS’de geniş çaplı veya miyelinden zengin liflerle omurilik lamina V tabakasından çoğunlukla ipsilateral kısmende spinotalamik traktusla talamus ve ardından kortikal duyu alanlarına taşınır.
Duyu muayenesinde bilinmesi gereken en temel bilgi periferik sinir, dermatom (spinal sinir duysal alanı), spinal ve SSS’ne ait yüzeyekl duyu haritasıdır. Aşağıdaki şekilde duysal vucüt haritası görülmektedir. Bu haritanın daima akılda tutulması zordur, bu nedenle hekimin bunu yanına taşıması ve yüzeyel duyu muayenesini buna göre yapması gerekir.
Ağrı duyusu, genel olarak sivri uçlu bir iğne aracılığı ile yapılır. Isı duyu muayenesi soğuk ve sıcak su konulmuş tüpler aracılılığı ile yapılabilir. Soğuk için +4 C, sıcaklık duyumu içinse 45 C uygun sıcaklıklardır. Hekim muayene etmeye üst ekstremiteden başlayacaksa, muayeneye elde 1. ve 5. parmaklar (median ve ulnar sinir duysal alanları), el sırtında 1. parmak üzerine iğneyi (radiyal sinir duysal alanı) hafife batırarak ağrı hissedip hissetmediğini sorarak başlar muayene sırasında periferik sinir duysal alanları, dermatomlar, karşı ekstremitede aynı alanla farklar olup olmadığına bakar. Benzer yöntem alt ekstremite, fasiyal alan ve gövdede uygulanır. Herhangi bir alanda ağrı duyusunda azalma veya kayıp varsa (hipoaljezi, analjezi) bu alanın periferik sinir, dermatom veya kortikal bir duyu alanı mı olduğuna karar vermelidir. Spinal düzeydeki lezyonlarda tutulan spinal segment altında ağrı ve ısı duyumunda kayıp görülür, eğer spinal lezyon transvers olarak tüm kordu tutarsa buna dokunma ve derin duyum bozuklukları da eşilk eder. Bu tutuluş formuna düzey veren duyu kusuru denir ve duysal kayıp seviyesi spinal kord lezyon düzeyini gösterir. Spinal kord üstünde lezyonlarda lezyonun karşı vücut yarısında ağrı ve ısı duyu kaybı izlenir.
Dokunma duyumu cilde hafifçe dokunma yumuşak bir nesne aracılığı ile (pamuk) yapılır. Ağrı ve ısı duyu muayenesi sırasındaki sistematik burada da geçerlidir.
Proprioseptif veya derin duyu kas, eklem gibi yapılardan sürekli olarak SSS’ne taşınan duyumları ifade eder. Bu tip periferik sinirler geniş çaplı,myelinden zengin liflerdir. SSS’ne arka kordon veya lemniskal sistem denilen bir yolla taşırlar, çaprazlarınıı beyin sapı düzeyinde bulunan çekirdekleri aracılığı yaptıktan sonra karşı tarafta talamus yoluyla sensorimotor kortekse ulaşırlar. Derin duyum fizyolojik olarak bilinçli ve bilinçsiz derin duyum olarak ikiye ayrılır. Bilinçli derin duyum algıladığımız duyumları, bilinçsiz derin duyum bilinç düzeyinde algılayamadığımız ancak sürekli vücut postür ve denge olarak serebellum gibi yapılar tarafından kullanılan kas ve eklemlere ait pozisyonel duyumları ifade eder. Duyu muyenesi hastayı sorgulama esasına göre yapıldığından pratik olarak bilinçsiz derin duyuyu doğrudan muayene etmek olanaksızdır. Ancak ataksi denen postüral dengesizlik durumlarında bozukluğundan kuşkulanılır. Bilinçli derin duyum vibrasyon ve eklem pozisyonunun algılanmasıdır. Muayene sırasında bu iki özellik değerlendirilir. Vibrasyon duyumu diapozon adı verilen 128 Hz frekansla titreşim yapan cihazlar aracılığı ile yapılır. Diapozon alt ekstremitede malleol kemik, tibia, krista iliaca superior, üst ekstremitede stiloid çıkıntı, dirsek gibi kemik dokular üzerine yerleştirilerek hastanın hissedip hissetmediği sorgulanır. Pozisyonel testte ise hastanın gözleri kapalıyken eklem hareket duyumu sorgulanır. Bunun için ayak ve el parmak eklemleri değerlendirilir (bakınız şekil…).
Kortikal duyumlar serebral korteks tarafından algılanan duyuları ifade eder. Bu duyumlar taktil lokalizasyon, sönme fenomeni, iki nokta ayırımı, grafizm ve stereognozidir. Taktil lokalizasyon hastanın gözleri kapalıyken bir ekstremite veya vücut bölgesine temas eden cismin yerini göstermesi ile yapılır. Parietal lezyonlarda taktil lokalizasyon bozulabilmektedir. İki nokta ayrımı: hastanın bir uyaranı diğerinden ayrıabilme yeteneğini test eder. Normal bireyler gözler kapalıyken el parmak pulpasında 2 mm aralıklı uyaranların iki farklı uyaran olduğunu ayrımsayabilirler. Daha yakınsa tek bir uyaran gibi algılanır. Bu test bir pergel aracılığı ile yapılabilir. İki nokta diskriminasyonu parietal lob lezyonlarında bozulmaktadır. Stereognozi bir parietal lob fonksiyonudur. Hastanın gözleri kapalıyken avucuna konan bir cismin ne olduğunu bilmesidir. Bozukluğununa astereognozi denmektedir. Genellikle nondominant lob tutuluşunda ortaya çıkmaktadır. Grafestezi avuca hastanın avucuna yazılan rakam veya harfleri tanımasıdır. Agrafestezi de parietal lob disfonksiyonlarında görülmektedir.
Serebellum vucudun denge, hareketlerde beceri ve zamanlamayı sağlayan bir SSS yapısıdır. Serebeller muayenede ataksi, diadokokinezi, metrik hareketler, konuşma değerlendirilir.
Ataksi:
Serebellum orta hat, vermian bölge tutuluşlarında gövde ataksisi ortaya çıkar. Ataksi muayenesi için hastanın yürüyüşüne bakılır. Serebeller sendromu olan hastalar ayakta durma ve dengesizliği kompanse edebilmek için bacaklarını yanlara daha fazla açarak yürürler, buna geniş adımla yürüme denir. Gövde ataksisi bulunan bir hastada ataksinin diğer nedenlerini ayırabilmek için (sensoriyel ataksi, arka kordon tutuluşu gibi) Romberg testi yapılması gerekir. Romberg testi hasta ayakta, bacakları bitişik iken yapılır. Bu durumdayken hastadan gözlerini kapatması istenir. Hasta gözlerini kapattığında gövdede sallanma hatta düşme gibi belirgin bir ataksi ortaya çıkıyorsa Romberg pozitif olarak değerlendirilir. Romberg testi pozitifliği sensoriyel ataksilerde, arka kordon tutuluşunda görülmektedir (tabes dorsalis, nöroanemik sendrom, geniş çaplı lif nöropatileri gibi). Serebeller sendromda Romberg negatiftir. Hasta gözlerini kapatmakla atakside artış görülmez.
Diadokokinezi
Ardışık ve hızlı hareketlerin yapılabilirliğidir. Bozuk olmasına disdiadokokinezi denir. Hastanın bir avucu içinde diğer elininin dorsal ve volar yüzünü ardışık olarak çevirmesi istenir. Bu test her iki el için ayrı ayrı yapılır.
Metrik Testler
Hareketlerin sonlandırılmasındaki doğru zamanlama ve isabet metrik testlerle değerlendirilir. Bozuk olmasına dismetri denir. Normal bir insanda bir hareket sürdürülürken ve sonlandırılırken agonist ve antagonist kasların resiprokal sinerjistik olarak çalışır. Özellikle hareketin sonlanmasında antagonist kas adeta bir fren gibi çalışarak hareketi gerçekleştiren kasın hareketini sonlandırır. Serebeller sendromda bu zamanlama bozulduğundan belli bir hedefe yönelik hareketlerde zamanlama açısından doğru frenleme yapılamadığından hedeften sapmalar olur. Dismetri değerlendirmesi alt ve üst ekstremitelerde ayrı ayrı yapılır. Üst ekstremitede parmak-burun, parmak-parmak, alt ekstremitede diz topuk testi ile değerlendirilir (şekil)
Konuşma
Serebeller tutuluşta hem ardışık hareket bozukluğu hemde zamanlama bozukluğu nedeni ile artikülasyon bozulmuştur. Serebeller dizartri denen bu durumda hasta şarhoşvari konuşur. Bazı sesleri çıkarmakta zorlanır, yayvan, ses tonunda ani artış ve düşüşler görülür. Konuşma hastadan öykü alırken değerlendirilir.
Rebound Fenomeni:
Hareketi sonlandırma veya agonist ve antagonist kaslar arasında resiprokal çalışmada zamanlama hataları sonucu ortaya çıkan bir fenomendir. Hastanın ön kolu çekilir ve aniden bırakılırsa normalde gövdeye çarpmaması gerekn kol serebeller sendromda hızla gövdeye çarpar.
Nistagmus
Serebeller sendromda özel bir istem dışı göz hareket bozukluğu görülür. Bir Türk’ün dünya literatürüne armağan ettiği bu bulgu Rebound nistagmusu olarak adlandırılır (Prof.Dr. Altan Kayan, not. 1980 askeri darbesi sonrası 1402 sayılı kanun ile Üniversiteden atılmış, yaşamını sürdürebilmek için Prof Kayan İngiltere’ye gitmiş, orada bir üniversitede çalışmış, ülkesine hizmetten mahrum bırakılmıştır. Malesef ki bilim insanları ülkemizde bu tür haksızlıklara sıkça uğramaktadır). Bu bir çeşit rebound bulgusudur, hastadan bir cismi izlemesi istenir, horizontal yönde dışa doğru baktırılır, sonra cisim hızla orta hatta getirilir, cismi izleyen gözler cismin durduğu orta hatta duramaz, ardından cisme fikse olmaya çalışırken bu nistagmus görülür.
